دار الاشعة التداخلية مركز الدكتور احمد سعفان
سرطان الكبد: الدليل العلمي الشامل للأعراض، التشخيص، وأحدث استراتيجيات العلاج
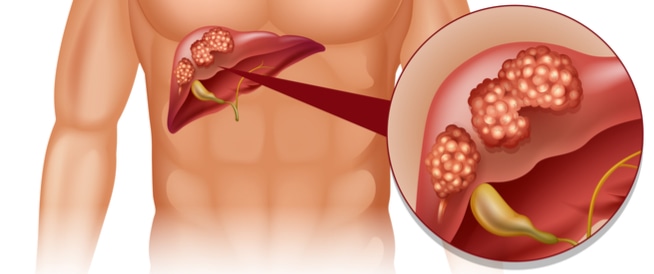
يُعد سرطان الكبد (Liver Cancer) من أبرز التحديات الطبية في مجال أورام الجهاز الهضمي. وتكمن خطورته في طبيعته “الصامتة”، حيث تتطور الخلايا السرطانية ببطء دون إحداث آلام حادة في المراحل الأولى. ومع ذلك، بفضل الطفرة النوعية في مجالي الأشعة التداخلية والطب الجزيئي، أصبح التشخيص المبكر والسيطرة على المرض أمراً ممكناً بنسب نجاح مرتفعة.
أولاً: المفهوم والأنواع (المنظور البيولوجي)
سرطان الكبد هو نمو خلوي غير منضبط ينشأ داخل نسيج الكبد، وينقسم علمياً إلى فئتين رئيسيتين:
- سرطان الكبد الأولي (Primary Liver Cancer): وأشهره “سرطان الخلايا الكبدية” (HCC)، وينشأ غالباً نتيجة تحورات جينية في الخلايا نتيجة الالتهابات الفيروسية المزمنة أو التليف.
- سرطان الكبد الثانوي (Metastatic Liver Cancer): وهي أورام مهاجرة انتقلت من أعضاء أخرى (كالقولون أو الرئة) لتستقر في الكبد.
الدليل الطبي المرجعي لأورام الكبد: الأعراض، المسببات، وبروتوكولات التشخيص
أعراض سرطان الكبد المبكرة
تعد المرحلة المبكرة من سرطان الخلايا الكبدية (HCC) من أكثر المراحل الطبية تعقيداً في الرصد الإكلينيكي، حيث يتسم الورم في بداياته بكونه “صامتاً” لا يسبب آلاماً في نسيج الكبد نظراً لافتقار عمق الكبد للمستقبلات الحسية للألم. تبدأ الأعراض المبكرة غالباً في صورة متلازمة “الإجهاد العام”، حيث يشعر المريض بإعياء مزمن لا يتحسن بالراحة، نتيجة استهلاك الخلايا السرطانية للطاقة الأيضية للجسم.
كما يظهر فقدان الشهية (Anorexia) كعرض جوهري، يتبعه انخفاض طفيف تدريجي في الوزن غير مبرر بجهد بدني أو حمية غذائية. ومن العلامات العلمية الدقيقة في هذه المرحلة وجود ثقل أو مضض (Tenderness) بسيط في منطقة المراق الأيمن (تحت القفص الصدري مباشرة)، ناتج عن تمدد غشاء “جليسون” المحيط بالكبد جراء نمو كتلة الورم. قد يلاحظ المريض أيضاً اضطرابات طفيفة في الهضم، مثل الشعور بالامتلاء السريع بعد تناول كميات ضئيلة من الطعام. وتعد هذه المرحلة هي “النافذة الذهبية” للعلاج، حيث تزداد فرص نجاح الأشعة التداخلية والتردد الحراري بشكل كبير إذا تم اكتشاف المرض في هذا التوقيت.
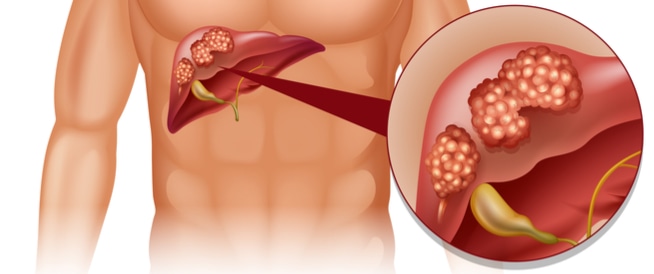
ما هي أسباب الإصابة بسرطان الكبد؟
تتعدد العوامل المسببة للتسرطن الكبدي، لكن جميعها يشترك في إحداث “التهاب مزمن” يؤدي إلى تحور في الحمض النووي (DNA) للخلايا الكبدية. يعد الالتهاب الفيروسي المزمن (فيروس B و C) المسبب الأبرز عالمياً، حيث يقوم الفيروس بدمج مادته الوراثية داخل خلايا الكبد مما يحفز الانقسام العشوائي. يليه في الخطورة “تليف الكبد” الناتج عن إدمان الكحول أو مرض الكبد الدهني غير الكحولي (NAFLD)، والذي أصبح واسع الانتشار نتيجة السمنة ومرض السكري؛ فالتراكم الدهني يسبب التهاباً نسيجياً ينتهي بتليف، ومن ثم نشوء بؤر سرطانية.
هناك أيضاً أسباب بيئية مثل التعرض لسموم “الأفلاتوكسين” الناتجة عن نوع من العفن ينمو على الحبوب المخزنة بشكل خاطئ. كما تلعب العوامل الوراثية دوراً في حالات نادرة مثل مرض “ترسب الأصبغة الدموية” (Hemochromatosis) الذي يسبب تراكم الحديد في الكبد وتدمير خلاياه. إن فهم هذه الأسباب يساهم في وضع بروتوكولات وقائية صارمة، خاصة للأشخاص المصابين بأمراض كبدية مزمنة، لضمان مراقبتهم بشكل دوري ومنع تطور الحالة إلى أورام خبيثة.
كيف يتم تشخيص الإصابة بسرطان الكبد؟
يعتمد التشخيص العلمي الحديث على مبدأ “التكامل الإشعاعي والمخبري” لضمان أعلى درجات الدقة. يبدأ البروتوكول عادة بالفحص السريري، يليه استخدام “الموجات فوق الصوتية” (Ultrasound) كأداة مسح أولية للكشف عن أي كتل غير طبيعية. في حال وجود اشتباه، يتم الانتقال إلى “الأشعة المقطعية متعددة المراحل” (Triphasic CT Scan) أو “الرنين المغناطيسي” (MRI) مع استخدام صبغة تباينية خاصة؛ وتعد هذه الفحوصات حاسمة لأن سرطان الكبد يتميز بنمط تدفق دموي فريد (Arterial Enhancement) يجعله يظهر بوضوح تحت هذه الأشعة.
كما يتم تقييم وظائف الكبد من خلال اختبارات كيمياء الدم (Albumin, Bilirubin, INR) لتحديد مدى قدرة الكبد على تحمل العلاج التداخلي أو الجراحي. في بعض الحالات المعقدة إشعاعياً، يلجأ الأطباء إلى “خزعة الكبد” الموجهة بالأشعة لسحب عينة من النسيج وفحصها مجهرياً، وإن كان الاعتماد عليها قل مؤخراً بفضل دقة التصوير بالرنين المغناطيسي الذي يستطيع تشخيص الورم بنسبة دقة تتجاوز 95% دون الحاجة لتدخل جراحي.
هل يظهر سرطان الكبد في تحليل الدم؟
من الناحية العلمية الدقيقة، لا توجد “تحاليل دم” تؤكد وجود السرطان بشكل منفرد، ولكن هناك ما يسمى “المؤشرات الورمية” (Tumor Markers)، وأبرزها بروتين “ألفا فيتو بروتين” (Alpha-Fetoprotein – AFP). هذا البروتين يفرزه الكبد بمستويات عالية جداً أثناء التطور الجنيني، ثم يختفي؛ وعند عودته للارتفاع في دم شخص بالغ، فإنه يشكل إنذاراً قوياً بوجود نشاط سرطاني في الخلايا الكبدية.
ومع ذلك، يجب توضيح أن ارتفاع (AFP) ليس دليلاً قاطعاً بمفرده، فقد يرتفع في حالات التهاب الكبد الحاد أو التليف النشط. وبالمقابل، هناك حوالي 30-40% من مرضى سرطان الكبد تكون نتائج هذا التحليل لديهم ضمن النطاق الطبيعي. لذا، يُستخدم تحليل الدم كـ “أداة متابعة” لمرضى التليف أو لتقييم استجابة المريض للعلاج بالأشعة التداخلية؛ فإذا انخفضت النسبة بعد العملية، فهذا مؤشر قوي على نجاح القضاء على النسيج الورمي. التشخيص النهائي دائماً ما يكون “هجيناً” يجمع بين تحليل المؤشرات الورمية والتصوير الإشعاعي المتقدم.
ما هي أول علامات مرض الكبد؟
قبل تطور السرطان، يرسل الكبد إشارات استغاثة تعبر عن تدهور وظائفه الحيوية. “اليرقان” (Jaundice) هو العلامة الأكثر كلاسيكية، حيث يظهر اصفرار في ملتحمة العين والجلد نتيجة فشل الكبد في التخلص من مادة البيليروبين. يسبق ذلك غالباً تغير في لون البول ليصبح داكناً كالشاي، وتغير لون البراز ليصبح فاتحاً أو رمادياً. من العلامات المبكرة أيضاً “الحكة الجلدية” المستمرة التي لا تستجيب للعلاجات الجلدية، نتيجة تراكم الأملاح الصفراوية تحت الجلد.
تظهر أيضاً علامات وعائية مثل “الوحمات العنكبوتية” (Spider Angiomas) على الصدر والكتفين، وهي شعيرات دموية دقيقة تظهر نتيجة خلل في استقلاب الهرمونات. كما يعد “الاستسقاء” أو تورم الكاحلين مؤشراً على انخفاض بروتين الألبومين في الدم وزيادة الضغط في الوريد البابي. هذه العلامات تستوجب فحصاً فورياً للكبد، لأن إهمالها يسرع من وتيرة التحول النسيجي من تليف بسيط إلى تليف متقدم، وهو البيئة الخصبة لظهور الأورام السرطانية فيما بعد.
أعراض سرطان الكبد الحميد
الأورام الحميدة في الكبد (مثل Hemangioma أو Adenoma) ليست سرطاناً بالمعنى الطبي، لكنها كتل قد تسبب قلقاً للمريض. في أغلب الحالات، تكون هذه الأورام “لا عرضية” تماماً ويتم اكتشافها صدفة أثناء إجراء أشعة لأسباب أخرى. ومع ذلك، إذا وصل الورم الحميد إلى حجم كبير (أكثر من 5-10 سم)، فقد يبدأ في الضغط على المحفظة الخارجية للكبد مسبباً ألماً كليلاً ومستمراً في الجانب الأيمن من البطن.
في حالات نادرة، خاصة “الورم الغدي الكبدي” (Hepatic Adenoma) المرتبط أحياناً باستخدام الهرمونات، قد يشعر المريض بامتلاء سريع أو غثيان بعد الوجبات. الخطورة الوحيدة في الأورام الحميدة تكمن في احتمالية حدوث نزيف داخلي بسيط إذا تعرضت المنطقة لضربة قوية، أو في حالات نادرة جداً تحولها إلى نوع خبيث. لذا، تعتمد الاستراتيجية الطبية هنا على “المراقبة النشطة” عبر الأشعة الدورية كل 6 إلى 12 شهراً للتأكد من ثبات حجم الورم وعدم تغير خصائصه النسيجية، وهي تختلف تماماً في بروتوكول علاجها عن السرطان الخبيث الذي يتطلب تدخلاً فورياً.
ثانياً: مسببات المرض وعوامل الخطورة
تتداخل عدة عوامل بيئية وجينية في تحفيز الخلايا الكبدية على الانقسام السرطاني، وأبرزها:
- العدوى الفيروسية المزمنة: خاصة فيروسات التهاب الكبد (B) و (C).
- تليف الكبد (Cirrhosis): الذي يغير من البنية النسيجية للكبد ويخلق بيئة محفزة للأورام.
- مرض الكبد الدهني غير الكحولي (NAFLD): المرتبط بالسمنة ومرض السكري من النوع الثاني.
- التعرض للمسرطنات البيئية: مثل سموم “الأفلاتوكسين” التي قد تتواجد في الحبوب المخزنة بشكل سيء.
ثالثاً: التدرج الإكلينيكي للأعراض
تتباين الأعراض بناءً على مرحلة تطور الورم وفقاً للتصنيف التالي:
1. المرحلة المبكرة (غالباً بلا أعراض محددة):
قد يشكو المريض من أعراض عامة غير نوعية مثل:
- وهن عام وإعياء مستمر.
- فقدان الشهية وانخفاض ملحوظ في الوزن غير مبرر.
- اضطرابات هضمية طفيفة وشعور بالامتلاء المبكر عند الأكل.
2. المرحلة المتقدمة (الأعراض الصريحة):
عندما يبدأ الورم بالضغط على الأنسجة المجاورة أو التأثير على الوظائف الحيوية، تظهر العلامات التالية:
- اليرقان (Jaundice): اصفرار الجلد وبياض العين نتيجة ارتفاع نسبة البيليروبين.
- الألم العضوي: ألم في الربع العلوي الأيمن من البطن، وقد يمتد إلى الكتف الأيمن.
- الاستسقاء (Ascites): تراكم السوائل في تجويف البطن.
- تبدل المخرجات: تغير لون البول إلى الداكن ولون البراز إلى الشاحب.
رابعاً: البروتوكول التشخيصي الحديث
يعتمد التشخيص الدقيق على تضافر ثلاثة مسارات أساسية:
- المؤشرات الحيوية (Biomarkers): فحص نسبة بروتين “ألفا فيتو بروتين” (AFP) في الدم، وهو مؤشر يرتفع في حالات أورام الكبد.
- التصوير الإشعاعي المتقدم: * الأشعة المقطعية متعددة المراحل (Triphasic CT).
- الرنين المغناطيسي (MRI): لتحديد حدود الورم وعلاقته بالأوعية الدموية.
- الخزعة النسيجية (Biopsy): يتم اللجوء إليها في حالات نادرة للتحقق من طبيعة الخلايا تحت المجهر.
خامساً: المسارات العلاجية والتقدم التقني
يتم تحديد الخطة العلاجية بناءً على “معايير برشلونة لسرطان الكبد” (BCLC)، وتشمل:
- الأشعة التداخلية (Interventional Radiology): وتعد الثورة الكبرى في علاج الأورام الصغيرة والمتوسطة، ومنها:
- التردد الحراري (RFA): استخدام طاقة حرارية لتدمير الخلايا السرطانية بدقة جراحية دون فتح البطن.
- الانصمام الكيميائي (TACE): حقن العلاج الكيميائي مباشرة في الشريان المغذي للورم مع سد الإمداد الدموي عنه.
- العلاج الجراحي: ويشمل الاستئصال الجزئي للكبد أو زراعة الكبد في الحالات التي تستوفي الشروط.
- العلاج الموجه والمناعي: استخدام عقاقير حديثة تستهدف الخلايا السرطانية جينياً وتمنع انتشارها.
سادساً: سبل الوقاية والإنذار الطبي
تظل الوقاية هي الحصن الأول، وذلك عبر التطعيم ضد فيروس (B)، والعلاج المبكر لفيروس (C)، والالتزام بنمط حياة صحي. كما تُشدد التوصيات الطبية على ضرورة إجراء “سونار” دوري كل 6 أشهر لمرضى التليف الكبدي لاكتشاف أي بؤر في مهدها.
إن اكتشاف سرطان الكبد لم يعد يعني نهاية الطريق؛ فمع تطور تقنيات الأشعة التداخلية ووجود كوادر طبية متخصصة، ارتفعت نسب الشفاء والتعافي بشكل ملحوظ، مما يمنح المرضى فرصاً حقيقية لحياة صحية مديدة.
لم يعد التشخيص يمثل نهاية الطريق، بل هو بداية لمرحلة من المواجهة المدروسة والمدعومة بأحدث التقنيات. إن المفتاح الحقيقي للسيطرة على هذا المرض يكمن في “الوعي بالوقت”، فكلما كان التدخل مبكراً، اتسعت الخيارات العلاجية لتشمل الحلول غير الجراحية مثل الأشعة التداخلية والتردد الحراري، والتي أثبتت كفاءة منقطعة النظير في القضاء على البؤر السرطانية مع الحفاظ على سلامة نسيج الكبد المحيط.
إننا ندعو كل مريض كبد مزمن، أو من يعاني من عوامل خطورة، إلى عدم انتظار ظهور الأعراض الصارخة، بل اعتماد بروتوكول “المتابعة الاستباقية” كمنهج حياة. فالفحوصات الدورية البسيطة هي التي ترسم الفارق بين رحلة علاج معقدة وبين إجراء تداخلي بسيط يعيد للمريض جودة حياته في وقت قياسي. إن الأمل في الشفاء اليوم يستند إلى أسس علمية صلبة، وتطور تقني مذهل، وخبرات طبية تسعى دائماً لتطويع التكنولوجيا لخدمة جسد الإنسان وحماية مستقبله الصحي.
أقرا ايضا