دار الاشعة التداخلية مركز الدكتور احمد سعفان
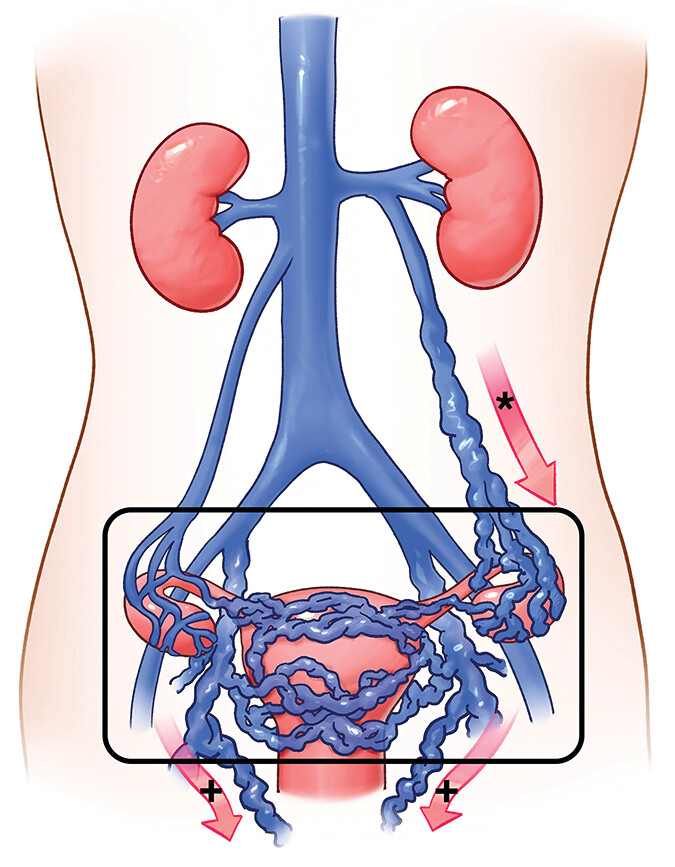
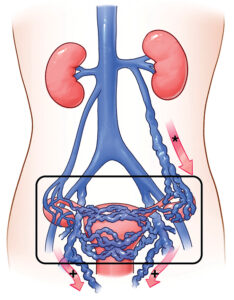
متلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS) هي حالة مزمنة تصيب غالبًا النساء في سن الإنجاب، وتتميز بوجود ألم طويل الأمد في منطقة الحوض مرتبط بتوسع الأوردة الحوضية وضعف صماماتها، مما يؤدي إلى تراكم الدم وارتجاعه في الأوردة. هذا الاحتقان الوريدي يسبب شعورًا بالثقل، آلامًا مزمنة، وأحيانًا تورم في الأطراف السفلية أو الأوردة السطحية حول المهبل والأرداف.
في الماضي، كان علاج متلازمة احتقان الحوض يعتمد على الأدوية المسكنة للألم والعلاج الجراحي التقليدي، مثل ربط الأوردة أو إزالة الأوردة المتوسعة. هذه الطرق كانت غالبًا تتسم بالتدخل الجراحي الكبير، ألم ما بعد العملية، وفترة نقاهة طويلة، بالإضافة إلى احتمالية عودة الأعراض بعد سنوات.
متلازمة احتقان الحوض
مع التقدم الطبي في مجال الأشعة التداخلية، أصبح هناك علاج أقل تدخلاً وأكثر دقة يعرف باسم الانصمام الوريدي (Venous Embolization). هذا العلاج يعتمد على إغلاق الأوردة المتوسعة بطريقة دقيقة لتقليل الارتجاع الدموي وتحسين تدفق الدم في الأوردة السليمة. يتم ذلك باستخدام مواد انسداد خاصة مثل اللفائف المعدنية (Coils) أو المواد اللاصقة الوريدية (Glue)، والتي تمنع الدم من الرجوع إلى الأوردة الضعيفة.
إجراء الأشعة التداخلية لعلاج PCS يتم غالبًا تحت تخدير موضعي أو خفيف، وتتم متابعة موقع القسطرة داخل الأوردة باستخدام الأشعة الفلورية أو المقطعية لضمان دقة العلاج. الإجراء يستغرق عادة من 30 دقيقة إلى ساعة واحدة، ولا يتطلب فتح جراحي كبير، مما يقلل من مضاعفات النزيف أو العدوى.
أحد أهم مزايا هذا العلاج هو أنه يستهدف مباشرة الأوردة المسببة للأعراض، بدلاً من التدخل العام في الحوض، مما يقلل الضغط على الأنسجة المحيطة ويحافظ على سلامتها. كما أن المرضى غالبًا ما يشعرون بتحسن الألم خلال أسابيع قليلة بعد الإجراء، ويعودون تدريجيًا إلى نشاطاتهم اليومية دون الحاجة لفترة نقاهة طويلة كما في الجراحة التقليدية.
الدراسات الحديثة أظهرت أن نسبة النجاح في تخفيف الألم تصل إلى أكثر من 85–90%، كما تحسنت جودة حياة المريضات بشكل ملحوظ. بعض الدراسات أشارت إلى أن استخدام الأشعة التداخلية يقلل أيضًا من مشاكل الخصوبة المرتبطة بالاحتقان الوريدي المزمن، لأن تحسين تدفق الدم يقلل الضغط على المبايض والرحم.
بالإضافة إلى الانصمام الوريدي، يمكن للأشعة التداخلية أن تستخدم لتقييم الأوردة قبل العلاج، تحديد الأوردة المصابة بدقة، ومراقبة النتائج بعد الانصمام. هذا التكامل بين التشخيص والعلاج في جلسة واحدة يمثل ميزة كبيرة للطبيب والمريضة على حد سواء.
من الجدير بالذكر أن العلاج بالأشعة التداخلية لا يقتصر على النساء فقط، بل يمكن استخدامه أيضًا لعلاج حالات احتقان الأوردة في مناطق أخرى عند الرجال، مثل دوالي الخصية، مع نفس الفلسفة العلاجية الدقيقة.
يمكن القول إن الأشعة التداخلية لعلاج متلازمة احتقان الحوض تمثل ثورة في إدارة هذه الحالة المزمنة، لأنها تجمع بين:
-
دقة العلاج واستهداف الأوردة المصابة مباشرة.
-
تقليل المخاطر والمضاعفات مقارنة بالجراحة التقليدية.
-
سرعة التعافي وتحسن نوعية الحياة.
-
إمكانية التكرار عند الحاجة.
بهذه الطريقة، تصبح الأشعة التداخلية خيارًا آمنًا وفعالًا وموثوقًا للنساء اللواتي يعانين من الألم المزمن الناتج عن متلازمة احتقان الحوض، مع نتائج طويلة المدى وتحسين ملموس في الحياة اليومية.
تشخيص متلازمة احتقان الحوض
تشخيص متلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS) يمثل تحديًا طبيًا كبيرًا، نظرًا لتشابه أعراضها مع أمراض نسائية متعددة، مثل التهاب الحوض المزمن، الأورام الليفية في الرحم، أو مشاكل المثانة. المتلازمة غالبًا ما تصيب النساء في سن الإنجاب، وتظهر بأعراض مزمنة، تستمر لعدة أشهر أو سنوات، تؤثر بشكل مباشر على جودة الحياة.
الأعراض السريرية
من أهم علامات وأعراض متلازمة احتقان الحوض:
-
ألم مزمن في أسفل البطن والحوض: غالبًا ما يكون هذا الألم شديدًا بعد الوقوف لفترات طويلة أو بعد الأنشطة اليومية الشاقة، ويخف أحيانًا أثناء الاستلقاء.
-
ثقل أو ضغط في الحوض: شعور مستمر بالامتلاء أو الضغط على الأعضاء التناسلية الداخلية.
-
ألم أثناء أو بعد العلاقة الجنسية: والذي يعرف طبيًا باسم dyspareunia، ويعتبر من أهم العلامات المميزة للمتلازمة.
-
انتفاخ الأوردة السطحية في منطقة المهبل أو الأرداف أو الفخذين، وهو مؤشر على توسع الأوردة الضعيفة وارتجاع الدم.
-
مشاكل في الدورة الشهرية: مثل زيادة طول فترة الدورة أو شدة الألم.
هذه الأعراض تجعل التشخيص السليم يتطلب تقييمًا دقيقًا وشاملًا، لأن الاعتماد على الأعراض وحدها قد يؤدي إلى التشخيص الخاطئ.
التقييم السريري والفحص البدني
الخطوة الأولى في التشخيص هي التاريخ الطبي المفصل والفحص السريري. يسأل الطبيب المريضة عن:
-
مدة الألم وارتباطه بالدورة الشهرية أو الحمل السابق.
-
عوامل تزيد من شدة الألم مثل الوقوف الطويل، رفع الأثقال، أو الجماع.
-
وجود أمراض وريدية أخرى أو تاريخ جراحة نسائية سابقة.
الفحص السريري قد يظهر أوردة بارزة أو توسع وريدي واضح في منطقة المهبل أو الأرداف، وهذا يساعد على توجيه التشخيص نحو متلازمة احتقان الحوض.
التصوير الطبي لتأكيد التشخيص
لتأكيد التشخيص بدقة، يلجأ الأطباء إلى وسائل التصوير الطبي الحديثة، والتي تعتبر خطوة أساسية قبل أي تدخل علاجي:
-
الأشعة فوق الصوتية مع دوبلر (Doppler Ultrasound):
-
تتيح رؤية تدفق الدم داخل الأوردة وتحديد الأوردة الموسعة أو المرتجعة.
-
يمكن تقييم تأثير الجاذبية على تدفق الدم، حيث يظهر الارتجاع الوريدي بوضوح عند الوقوف أو أثناء الضغط على البطن.
-
-
الرنين المغناطيسي (MRI) أو الأشعة المقطعية (CT Scan):
-
تستخدم لتقييم شبكة الأوردة في الحوض بشكل شامل، والتأكد من عدم وجود أسباب أخرى للألم، مثل الأورام الليفية أو الكيسات المبيضية.
-
توفر صورًا ثلاثية الأبعاد للأوعية الدموية، ما يساعد على تخطيط العلاج بشكل أدق.
-
-
الأشعة التداخلية التشخيصية (Diagnostic Venography):
-
تعتبر المعيار الذهبي لتأكيد وجود متلازمة احتقان الحوض.
-
يتم إدخال قسطرة دقيقة إلى الأوردة لتقييم وجود ارتجاع الدم وتحديد الأوردة المصابة بدقة.
-
هذه التقنية ليست فقط لتشخيص الحالة، بل تهيئ الطريق مباشرة للعلاج بالانصمام الوريدي في نفس الجلسة إذا لزم الأمر.
-
أهمية التشخيص المبكر
التشخيص المبكر مهم للغاية، لأنه يسمح بـ:
-
البدء بالعلاج قبل تفاقم الأعراض.
-
منع توسع الأوردة المصابة إلى مناطق أخرى، مثل الساقين أو الأرداف.
-
تقليل تأثير الألم المزمن على الحياة اليومية، والعمل، والعلاقات الاجتماعية.
-
حماية الخصوبة، حيث إن الضغط المستمر على المبايض والرحم قد يؤدي إلى مشاكل على المدى الطويل.
الاستراتيجيات التكميلية للتشخيص
بالإضافة إلى الطرق التقليدية، يستخدم بعض الأطباء استبيانات الألم ومقاييس جودة الحياة لمراقبة شدة الأعراض، وتقييم تأثير العلاج لاحقًا. كما يمكن استخدام الفحص المهبلي بالموجات فوق الصوتية مع وضعيات خاصة لتحديد الأوردة الموسعة في القناة الحوضية.
الخلاصة
تشخيص متلازمة احتقان الحوض يعتمد على الجمع بين التاريخ الطبي، الفحص السريري، ووسائل التصوير الحديثة. الأشعة التداخلية التشخيصية تلعب دورًا محوريًا، فهي تقدم تشخيصًا دقيقًا، يحدد الأوردة المصابة بشكل مباشر، ويسمح بتخطيط العلاج الفعال في نفس الوقت. التشخيص المبكر يحسن فرص العلاج الناجح، ويقلل من المضاعفات طويلة المدى مثل مشاكل الخصوبة أو الألم المزمن الذي يؤثر على جودة الحياة.
الأشعة التداخلية لعلاج متلازمة احتقان الحوض
الأشعة التداخلية أصبحت اليوم من أهم وسائل علاج متلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS)، نظرًا لقدرتها على استهداف الأوردة المصابة مباشرة بدقة عالية وتقليل التدخل الجراحي الكبير. تعتمد هذه التقنية على استخدام قسطرة دقيقة يتم توجيهها داخل الأوردة تحت إشراف الأشعة الفلورية أو المقطعية، لإغلاق الأوردة الموسعة أو المصابة بارتجاع الدم.
مبدأ العلاج بالأشعة التداخلية
المبدأ الأساسي لعلاج PCS بالأشعة التداخلية هو إيقاف ارتجاع الدم الوريدي في الأوردة المتوسعة. عندما تفشل صمامات الأوردة، يتجمع الدم في أوردة الحوض، مما يؤدي إلى ضغط مستمر وألم مزمن. من خلال الأشعة التداخلية، يمكن إدخال قسطرة رفيعة جدًا في الوريد المصاب ثم حقن مواد خاصة، مثل:
-
اللفائف المعدنية (Coils): تعمل على سد الوريد ومنع تدفق الدم إلى المنطقة المصابة.
-
المواد اللاصقة الوريدية (Venous Glue): مادة صمغية تسد الوريد بسرعة وفعالية.
إجراء الانصمام الوريدي يضمن أن الدم يعاد توجيهه نحو الأوردة السليمة، مما يقلل الضغط في منطقة الحوض ويحسن الأعراض بشكل ملحوظ.
خطوات الإجراء التفصيلية
-
تخدير موضعي وخفيف: معظم الإجراءات تتم تحت تخدير موضعي، مع القدرة على التواصل مع المريضة خلال الجلسة.
-
إدخال القسطرة: يتم إدخال القسطرة عبر وريد الفخذ أو الرقبة، ثم توجيهها بدقة إلى الأوردة المتوسعة باستخدام صور الأشعة الفلورية.
-
تحديد الأوردة المصابة: قبل الانصمام، يتم حقن صبغة وريدية لرؤية الأوردة المصابة بدقة على الشاشة.
-
حقن مواد الانصمام: يتم استخدام اللفائف أو المواد اللاصقة لإغلاق الأوردة التي تظهر عليها ارتجاع دموي.
-
تقييم النتيجة فورًا: بعد الانصمام، يتم إعادة تصوير الأوردة للتأكد من نجاح العملية وعدم وجود ارتجاع دموي مستمر.
تستغرق العملية عادة من 30 إلى 60 دقيقة، وتعتبر إجراءً قصيرًا نسبيًا مقارنة بالجراحة التقليدية.
مميزات الأشعة التداخلية في علاج PCS
-
تدخل محدود: لا يتطلب فتح جراحي كبير، مما يقلل الألم بعد العملية وفترة النقاهة.
-
دقة عالية: القدرة على استهداف الأوردة المصابة فقط، مع الحفاظ على سلامة الأنسجة المجاورة.
-
تعافي سريع: معظم المريضات تعود إلى نشاطهن الطبيعي خلال أيام قليلة بعد الإجراء.
-
قابلية التكرار: يمكن إعادة الإجراء إذا ظهرت أوردة جديدة أو لم تستجب بعض الأوردة للانصمام الأولي.
-
تحسين نوعية الحياة: الدراسات أظهرت تخفيف الألم المزمن وتحسن النشاط اليومي والعلاقات الاجتماعية بعد العلاج.
الدراسات العلمية والنتائج
الأبحاث الطبية الحديثة أظهرت أن نسبة النجاح في تخفيف الألم بعد الانصمام الوريدي تتراوح بين 85–95%. بالإضافة إلى ذلك، أشارت الدراسات إلى أن العلاج بالأشعة التداخلية يقلل من التأثير السلبي على الخصوبة، إذ يحسن تدفق الدم في الأوردة المحيطة بالمبايض والرحم، ويقلل من الضغط المستمر الذي قد يؤثر على وظيفة المبايض.
كما أظهرت مراجعات علمية أن المضاعفات نادرة جدًا، وأغلبها محدودة مثل كدمات مكان إدخال القسطرة، ألم خفيف مؤقت، أو تهيج في الوريد المعالج، وتزول هذه الأعراض عادة خلال أيام قليلة.
الاختيار الأمثل للمرضى
الأشعة التداخلية تعتبر الخيار الأول للنساء اللواتي:
-
يعانين من ألم مزمن في الحوض لم يستجب للعلاج الدوائي.
-
لديهن أوردة موسعة واضحة في الفحوصات التشخيصية.
-
يرغبن في علاج أقل تدخلاً مقارنة بالجراحة التقليدية.
بالإضافة إلى ذلك، يمكن للأشعة التداخلية أن تستخدم كخيار علاجي تكميلي بعد استبعاد أو علاج أي مشكلات نسائية أخرى قد تسهم في الألم المزمن.
الخلاصة
الأشعة التداخلية لعلاج متلازمة احتقان الحوض تمثل نهجًا حديثًا وفعالًا يجمع بين الدقة والسلامة والفعالية. الإجراء:
-
يقلل من الألم المزمن.
-
يحافظ على الأوردة السليمة والأنسجة المحيطة.
-
يتيح تعافي سريع والعودة للأنشطة اليومية.
-
قابل للتكرار عند الحاجة.
بهذا الشكل، تصبح الأشعة التداخلية خيارًا طبيًا موثوقًا للنساء المصابات بمتلازمة احتقان الحوض، مع نتائج طويلة الأمد وتحسين ملموس في جودة الحياة.
لماذا تختاري الأشعة التداخلية؟
اختيار طريقة العلاج لمتلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS) يمثل قرارًا مهمًا للنساء المصابات، نظرًا لتأثير هذه الحالة المزمنة على جودة الحياة اليومية، النشاط العملي، العلاقات الاجتماعية، وحتى الصحة الإنجابية. الأشعة التداخلية أصبحت الخيار الأمثل لعدد كبير من المريضات بفضل مزايها العديدة مقارنة بالخيارات التقليدية مثل الجراحة المفتوحة أو العلاج الدوائي الطويل.
1. تدخل محدود وألم أقل
تتمثل الميزة الأساسية للأشعة التداخلية في أنها إجراء قليل التوغل. حيث يتم إدخال قسطرة دقيقة عبر وريد في الفخذ أو الرقبة، وتوجيهها إلى الأوردة المصابة باستخدام الأشعة الفلورية أو المقطعية. هذا يقلل الحاجة إلى فتح جراحي كبير، ويؤدي إلى:
-
ألم أقل بعد الإجراء، لأن الشق الجراحي محدود جدًا.
-
تعافي أسرع، فغالبية النساء يمكنهن العودة لنشاطهن الطبيعي خلال أيام قليلة.
-
تقليل المخاطر المرتبطة بالجراحة التقليدية مثل العدوى أو النزيف أو مضاعفات التخدير العام.
2. دقة عالية وفعالية مثبتة
الأشعة التداخلية تسمح للأخصائي بالوصول مباشرة إلى الأوردة المتوسعة ومعالجتها، مما يعني:
-
استهداف مباشر للسبب الرئيسي للأعراض.
-
حماية الأوردة والأنسجة المحيطة من الضرر.
-
إمكانية استخدام مواد الانصمام مثل اللفائف المعدنية أو المواد اللاصقة الوريدية التي تغلق الأوردة المصابة بدقة عالية.
الدراسات العلمية أظهرت أن نسبة النجاح في تخفيف الألم تصل إلى 85–95%، كما تحسنت نوعية الحياة بشكل ملحوظ لدى معظم النساء بعد الإجراء.
3. التعافي السريع وقابلية العودة للحياة الطبيعية
بسبب طبيعة الإجراء المحدودة التوغل، تستطيع المريضة العودة بسرعة إلى الأنشطة اليومية، مقارنة بالجراحة التقليدية التي تتطلب أسابيع من النقاهة. هذا يعني:
-
الحد من تعطيل الحياة العملية والاجتماعية.
-
تقليل التوتر النفسي المرتبط بالألم المزمن أو فترات النقاهة الطويلة.
-
القدرة على متابعة أي علاج تكميلي بسهولة بعد الانصمام.
4. قابلية التكرار عند الحاجة
الأشعة التداخلية توفر ميزة إضافية تتمثل في إمكانية إعادة الإجراء إذا ظهرت أوردة جديدة أو لم يستجب بعض الأوردة للانصمام الأولي، دون زيادة كبيرة في المخاطر. هذا يضمن حلًا طويل المدى، ويقلل الحاجة إلى جراحة أكبر لاحقًا.
5. تحسين الخصوبة والصحة الإنجابية
نظرًا لأن الأوردة المتوسعة في الحوض قد تؤثر على تدفق الدم إلى المبايض والرحم، فإن العلاج بالأشعة التداخلية يساعد على:
-
تخفيف الضغط الوريدي على الأعضاء التناسلية.
-
تقليل المضاعفات المرتبطة بالخصوبة بسبب الاحتقان الوريدي المزمن.
-
تحسين فرص الحمل الطبيعي للنساء اللواتي يعانين من الألم المزمن المرتبط بPCS.
6. السلامة وقلة المضاعفات
معدل المضاعفات بعد الأشعة التداخلية منخفض جدًا مقارنة بالجراحة التقليدية، وتشمل غالبًا:
-
كدمات بسيطة في مكان إدخال القسطرة.
-
ألم خفيف مؤقت.
-
شعور محدود بالضغط أو الانزعاج في المنطقة المعالجة.
جميع هذه المضاعفات عادة ما تختفي خلال أيام قليلة، ولا تتطلب أي تدخل إضافي.
7. العلاج المخصص حسب الحاجة
الأشعة التداخلية تسمح بتخصيص العلاج لكل مريضة، اعتمادًا على:
-
عدد الأوردة المصابة ومكانها.
-
شدة ارتجاع الدم.
-
وجود عوامل مرضية أخرى مثل الأوردة الموسعة في الساقين أو التاريخ الجراحي للمرضى.
هذا التخصيص يعزز فعالية العلاج ويقلل من المضاعفات ويضمن نتائج طويلة الأمد.
الخلاصة
الأشعة التداخلية تمثل خيارًا مثاليًا لعلاج متلازمة احتقان الحوض لأنها تجمع بين:
-
تدخل محدود وألم أقل.
-
دقة عالية وفعالية مثبتة.
-
تعافي سريع وقابلية العودة للحياة الطبيعية.
-
قابلية التكرار عند الحاجة.
-
تحسين الخصوبة والصحة الإنجابية.
-
معدلات منخفضة من المضاعفات.
-
إمكانية تخصيص العلاج حسب حالة المريضة.
بهذا، يمكن القول إن الأشعة التداخلية توفر حلًا آمنًا وفعالًا وطويل الأمد للنساء اللواتي يعانين من متلازمة احتقان الحوض، مع تحسين ملموس في نوعية الحياة اليومية وتقليل الألم المزمن بشكل كبير.
المتابعة والنتائج
بعد إجراء الأشعة التداخلية لعلاج متلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS)، تصبح المتابعة الطبية جزءًا أساسيًا لضمان نجاح العلاج واستمرارية النتائج. الهدف من المتابعة ليس فقط التأكد من نجاح الانصمام الوريدي، بل أيضًا مراقبة تحسن الأعراض المزمنة، تقييم الأوردة المحيطة، واكتشاف أي أوردة جديدة متوسعة قد تحتاج لعلاج إضافي.
أولاً: فترة المتابعة المبكرة
عادةً تبدأ المتابعة خلال الأسبوع الأول إلى الثاني بعد الإجراء، وتشمل:
-
الفحص السريري: تقييم الألم المزمن، ثقل الحوض، وأي أعراض مرتبطة بالارتجاع الوريدي.
-
تقييم مكان إدخال القسطرة: التأكد من عدم وجود كدمات كبيرة أو علامات عدوى.
-
تحديد الحاجة إلى أدوية مسكنة مؤقتة: بعض المريضات قد يشعرن بألم خفيف في الأيام الأولى بعد الانصمام.
هذه المرحلة تعتبر حاسمة، لأنها تتيح للطبيب تقييم الاستجابة الأولية للعلاج والتأكد من أن المواد المستخدمة في الانصمام تعمل بشكل فعال.
ثانيًا: المتابعة التصويرية
بعد 3 إلى 6 أشهر من الإجراء، يتم إجراء تقييم بالأشعة، غالبًا باستخدام:
-
الموجات فوق الصوتية مع دوبلر (Doppler Ultrasound): لمراقبة تدفق الدم داخل الأوردة والتأكد من انسداد الأوردة المعالجة.
-
الرنين المغناطيسي (MRI) أو الأشعة المقطعية (CT Scan): في الحالات المعقدة أو إذا ظهرت أعراض جديدة، لتقييم شبكة الأوردة بالكامل والتأكد من عدم وجود ارتجاع دموي جديد.
التصوير الطبي يساعد على تحديد أي أوردة جديدة أو غير معالجة، ما يمكن الطبيب من التخطيط لجلسة ثانية إذا لزم الأمر.
ثالثًا: تقييم التحسن السريري
خلال المتابعة، يتم تقييم التحسن على عدة مستويات:
-
تخفيف الألم المزمن: وهو الهدف الرئيسي من العلاج، وعادة ما يبدأ التحسن الملحوظ خلال أسابيع قليلة بعد الانصمام.
-
تحسن ثقل الحوض والانزعاج العام: مع مرور الوقت، يقل الضغط على الأوردة المحيطة.
-
تحسن نوعية الحياة اليومية: القدرة على ممارسة النشاطات اليومية، العمل، والحياة الاجتماعية تتحسن بشكل ملحوظ.
-
تحسن العلاقة الجنسية: حيث يقل الألم أثناء أو بعد الجماع بشكل كبير، مما يحسن العلاقة الزوجية والجنسية.
رابعًا: النتائج على المدى الطويل
الدراسات العلمية أظهرت أن نتائج الأشعة التداخلية مستقرة على المدى الطويل، مع:
-
معدل نجاح يتجاوز 85–90% في تخفيف الألم المزمن.
-
معدلات منخفضة جدًا من المضاعفات مثل العدوى أو النزيف.
-
قلة الحاجة لإعادة التدخل بعد مرور سنوات، إذا تم الانصمام بدقة.
كما أشارت الدراسات إلى أن المريضات اللواتي خضعن للعلاج بالأشعة التداخلية أظهرن تحسنًا في الخصوبة والوظائف الإنجابية مقارنة بالنساء اللواتي لم يخضعن للعلاج، نظرًا لأن الانصمام يقلل الضغط على المبايض ويحسن تدفق الدم.
خامسًا: مراقبة المضاعفات والتعامل معها
رغم أن الأشعة التداخلية تعتبر آمنة جدًا، إلا أن المتابعة تساعد على:
-
الكشف المبكر عن أي مضاعفات مثل كدمات مكان القسطرة، ألم موضعي، أو تهيج بسيط في الوريد.
-
تقديم العلاج المناسب لأي مضاعفات بسيطة قبل أن تتفاقم.
-
تجنب المشكلات طويلة المدى من خلال متابعة الأوردة الجديدة أو أي ارتجاع دموي محتمل.
سادسًا: دور المريضة في المتابعة
تلعب المريضة دورًا مهمًا في نجاح المتابعة، من خلال:
-
الالتزام بالمواعيد المحددة للفحوصات والمتابعة الدورية.
-
مراقبة أي أعراض جديدة وإبلاغ الطبيب فورًا.
-
الحفاظ على نمط حياة صحي يقلل الضغط الوريدي، مثل ممارسة الرياضة الخفيفة وتجنب الوقوف الطويل أو رفع الأثقال.
الخلاصة
المتابعة بعد الأشعة التداخلية لعلاج متلازمة احتقان الحوض ضرورية لضمان:
-
نجاح الانصمام الوريدي.
-
استقرار نتائج العلاج على المدى الطويل.
-
تحسين نوعية حياة المريضات.
-
الكشف المبكر عن أي أوردة جديدة أو مضاعفات محتملة.
بفضل المتابعة الدقيقة والتقييم السريري والتصوير الطبي المنتظم، تحقق الأشعة التداخلية نتائج ممتازة ومستقرة، مما يجعلها الخيار الأمثل للنساء اللواتي يعانين من الألم المزمن المرتبط بمتلازمة احتقان الحوض.
أهمية الأشعة التداخلية
الأشعة التداخلية أصبحت اليوم من الركائز الأساسية في الطب الحديث لعلاج العديد من الحالات المزمنة والمعقدة، بما في ذلك متلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS). أهمية الأشعة التداخلية تكمن في قدرتها على الجمع بين الدقة العلاجية، التدخل المحدود، والسلامة العالية، مما يجعلها خيارًا مفضلًا لكل من المرضى والأطباء على حد سواء.
1. علاج دقيق وموجه مباشرة للأوردة المصابة
أحد أبرز أسباب أهمية الأشعة التداخلية هو القدرة على استهداف الأوردة المتوسعة أو المصابة بارتجاع الدم بدقة عالية. يتم ذلك من خلال:
-
إدخال قسطرة رفيعة جدًا عبر وريد الفخذ أو الرقبة.
-
توجيهها باستخدام صور الأشعة الفلورية أو المقطعية.
-
حقن مواد الانصمام مثل اللفائف المعدنية أو المواد اللاصقة الوريدية لإغلاق الأوردة المصابة مباشرة.
هذا الأسلوب يضمن أن العلاج يركز فقط على السبب الرئيسي للأعراض، مع الحفاظ على الأوردة والأنسجة السليمة، وتقليل التأثير على الأعضاء الأخرى في الحوض.
2. أقل تدخلًا مقارنة بالجراحة التقليدية
الأشعة التداخلية توفر بديلًا غير جراحي للجراحة المفتوحة، وهو أمر بالغ الأهمية خاصة للنساء اللواتي يعانين من الألم المزمن ويرغبن في حل فعال مع أقل قدر من المخاطر. فوائد التدخل المحدود تشمل:
-
ألم أقل بعد العملية.
-
فترة تعافي قصيرة تمكن المريضة من العودة لحياتها الطبيعية بسرعة.
-
تقليل المضاعفات مثل العدوى أو النزيف أو مشاكل التخدير العام.
3. تحسين نوعية الحياة وتقليل الألم المزمن
الأشعة التداخلية أثبتت فعاليتها في تخفيف الألم المزمن الناتج عن PCS، حيث:
-
أكثر من 85–90% من المريضات يشعرن بتحسن ملحوظ في الألم.
-
يقل شعور ثقل الحوض والانزعاج العام.
-
تتحسن القدرة على ممارسة الأنشطة اليومية والعمل والعلاقات الاجتماعية.
-
يتحسن الألم أثناء العلاقة الجنسية، مما يعزز الصحة النفسية والعاطفية للمريضة.
4. متابعة دقيقة ونتائج مستمرة
أهمية الأشعة التداخلية لا تقتصر على العلاج الفوري، بل تمتد أيضًا إلى متابعة نتائج الإجراء على المدى الطويل. حيث يمكن للطبيب من خلال التصوير الدوري (مثل الموجات فوق الصوتية أو الرنين المغناطيسي) التأكد من:
-
استمرار انسداد الأوردة المصابة.
-
عدم ظهور أوردة جديدة متوسعة.
-
الحفاظ على تحسين جودة الحياة وتخفيف الأعراض بشكل دائم.
هذا يضمن استقرار النتائج ويعزز ثقة المرضى في الإجراء كحل طويل الأمد.
5. السلامة وقلة المضاعفات
الأشعة التداخلية تعتبر إجراءً آمنًا جدًا، مع معدلات منخفضة من المضاعفات مقارنة بالجراحة التقليدية. تشمل المضاعفات المحتملة غالبًا:
-
كدمات بسيطة أو ألم خفيف في موقع القسطرة.
-
شعور محدود بالضغط أو الانزعاج في المنطقة المعالجة.
مع المتابعة المناسبة، تختفي هذه المضاعفات عادة خلال أيام قليلة دون أي تدخل إضافي، مما يعزز أهمية هذا النوع من العلاج للمرضى الباحثين عن حل آمن وفعال.
6. إمكانية التكرار والتخصيص
يمكن إعادة إجراء الأشعة التداخلية إذا ظهرت أوردة جديدة أو لم تستجب بعض الأوردة للانصمام الأولي، مما يجعلها علاجًا مرنًا ومخصصًا لكل مريضة. كما يمكن تعديل نوع المواد المستخدمة أو التقنية حسب:
-
حجم الأوردة المصابة.
-
شدة ارتجاع الدم الوريدي.
-
وجود عوامل مرضية إضافية مثل مشاكل وريدية أخرى أو تاريخ جراحي سابق.
7. تعزيز الخصوبة والصحة الإنجابية
الأشعة التداخلية تقلل الضغط الوريدي على المبايض والرحم، مما يحسن تدفق الدم ويقلل المضاعفات المرتبطة بالخصوبة. لهذا، فهي ليست فقط علاجًا للألم، بل أيضًا استثمارًا في الصحة الإنجابية للنساء في سن الإنجاب.
الخلاصة
تكمن أهمية الأشعة التداخلية في كونها:
-
علاجًا دقيقًا وفعالًا يركز مباشرة على الأوردة المصابة.
-
إجراءً قليل التدخل مع ألم أقل وتعافي أسرع.
-
وسيلة لتحسين نوعية الحياة وتقليل الألم المزمن بشكل كبير.
-
إجراءً آمنًا مع معدل منخفض جدًا من المضاعفات.
-
علاجًا مرنًا وقابل للتكرار حسب الحاجة.
-
خيارًا يعزز الصحة الإنجابية ويحافظ على الخصوبة.
بهذه الميزات، أصبحت الأشعة التداخلية أداة أساسية وموثوقة لعلاج متلازمة احتقان الحوض، مما يتيح للنساء الحصول على علاج فعال ومستدام مع تحسين ملموس في جودة حياتهن اليومية.
أن متلازمة احتقان الحوض تعد حالة طبية مزمنة ومعقدة تتطلب تشخيصًا دقيقًا وعلاجًا فعالًا لتقليل الألم المزمن وتحسين جودة حياة النساء المصابات. الأشعة التداخلية أصبحت اليوم الخيار الأمثل لعلاج هذه الحالة، حيث تجمع بين الدقة العلاجية، التدخل المحدود، والسلامة العالية، مع نتائج موثوقة وطويلة الأمد.
الانصمام الوريدي باستخدام الأشعة التداخلية يمثل تطورًا طبيًا نوعيًا، إذ يتيح للأطباء استهداف الأوردة المصابة بدقة، منع ارتجاع الدم، وتحسين تدفق الدم الوريدي في الحوض دون الحاجة إلى الجراحة التقليدية. هذا النوع من العلاج يخفف الألم، يحسن ثقل الحوض والانزعاج المزمن، ويساهم في تحسين العلاقة الجنسية، مع الحفاظ على الخصوبة والوظائف الإنجابية للنساء في سن الإنجاب.
المتابعة المنتظمة بعد الإجراء، من خلال الفحص السريري والتصوير الطبي، تعتبر عنصرًا أساسيًا لضمان استقرار النتائج، واكتشاف أي أوردة جديدة أو مضاعفات محتملة مبكرًا. هذه المتابعة، إلى جانب القدرة على تكرار الإجراء عند الحاجة، تجعل الأشعة التداخلية حلًا مرنًا وطويل الأمد، قابل للتكيف مع تطور الحالة واحتياجات كل مريضة على حدة.
الأهمية العلمية للأشعة التداخلية تتجلى أيضًا في تحسين نوعية الحياة اليومية للمرضى، حيث تقلل الألم المزمن، تسمح بممارسة الأنشطة الطبيعية، وتخفف من التأثير النفسي والاجتماعي للأعراض المزمنة. كما أنها توفر حلًا آمنًا وموثوقًا، مع معدلات منخفضة جدًا من المضاعفات مقارنة بالجراحة المفتوحة، مما يعزز ثقة المرضى والممارسين في هذا الأسلوب الحديث.
باختصار، يمكن القول إن الأشعة التداخلية تمثل النهج المثالي والشامل في إدارة متلازمة احتقان الحوض، فهي لا تقدم فقط علاجًا فعالًا للأعراض المزمنة، بل تساهم أيضًا في حماية الخصوبة، تحسين نوعية الحياة، وضمان النتائج طويلة المدى. هذا يجعلها خيارًا طبيًا متقدمًا ومفضلًا لكل النساء اللواتي يعانين من هذه الحالة المزمنة، ويؤكد الدور الكبير للأشعة التداخلية كأداة أساسية في الطب النسائي الحديث.
أخذ العينات وبزل التجمعات | أفضل دكتور أشعة تداخلية | الأشعة التداخلية | مركز الأشعة التداخلية