دار الاشعة التداخلية مركز الدكتور احمد سعفان
علاج امراض الكلي بالاشعة التداخلية يعمل جسم الإنسان كأوركسترا متناغمة، حيث تلعب فيه الغدد والأعضاء أدواراً محورية لضمان استمرار الحياة بأفضل جودة ممكنة. ومن بين هذه المكونات الحيوية، تبرز الغدة الدرقية كقائد لعمليات الأيض والطاقة، والكلى كالمصفي الذكي الذي ينقي دماءنا من الشوائب والسموم على مدار الساعة.
إن الوعي بطبيعة هذه الأعضاء ليس مجرد ترف معرفي، بل هو ضرورة حتمية في ظل انتشار العادات الغذائية غير الصحية وضغوط الحياة العصرية. فمشاكل الغدة الدرقية، سواء كانت خمولاً يسلبنا النشاط أو نشاطاً يرهق القلب، واضطرابات الكلى التي قد تتسلل في صمت لتؤثر على وظائف الجسم الحيوية، كلها تحديات تتطلب منا وقفة جادة للفهم والتحليل.
في هذا الدليل الشامل، نبحر سوياً لنكشف الستار عن أسرار الغدة الدرقية وأمراض الكلى؛ مستعرضين الأسباب والأعراض، ومسلطين الضوء على أحدث الطفرات العلاجية مثل الأشعة التداخلية، التي فتحت آفاقاً جديدة للعلاج بدون جراحة. هدفنا هو تمكين القارئ بالمعلومة الدقيقة التي تمنحه القدرة على الاكتشاف المبكر واتخاذ الخطوات الصحيحة نحو حياة صحية ومستقرة.
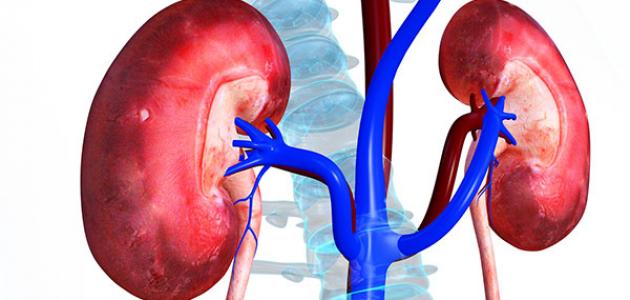
أنواع أمراض الكلى
تعتبر الكلى “المصفي” الطبيعي للجسم، وأي خلل يصيبها يندرج تحت تصنيفات طبية دقيقة تختلف حسب طبيعة الإصابة ومدتها. تنقسم أمراض الكلى بشكل أساسي إلى:
أولاً: مرض الكلى المزمن (CKD): هو النوع الأكثر شيوعاً، وهو تدهور تدريجي في وظائف الكلى يستمر لفترة طويلة (أكثر من 3 أشهر). لا تظهر أعراضه غالباً إلا في المراحل المتأخرة. يقسمه الأطباء إلى 5 مراحل بناءً على معدل الترشيح الكبيبي (eGFR). في مراحله الأخيرة، قد تصل الكلى إلى الفشل الكلوي التام الذي يتطلب غسيلاً أو زراعة.
ثانياً: إصابة الكلى الحادة (AKI): خلافاً للمزمن، يحدث هذا النوع فجأة (خلال ساعات أو أيام). قد ينتج عن تسمم دوائي، هبوط حاد في ضغط الدم، أو انسداد مفاجئ في المسالك البولية. الميزة هنا أن الكلى قد تستعيد وظائفها بالكامل إذا تم التدخل الطبي السريع والعاجل.
ثالثاً: حصوات الكلى: هي ترسبات صلبة من المعادن والأملاح (مثل الكالسيوم أو حمض اليوريك) تتكون داخل الكلى. تسبب آلاماً مبرحة وتؤدي أحياناً لانسداد الحالب، مما قد يؤثر على وظيفة الكلية المصابة إذا لم تُعالج.
رابعاً: أمراض الكلى الكيسية (Polycystic Kidney Disease): هو اضطراب وراثي تنمو فيه أكياس عديدة مملوءة بالسوائل داخل الكلى، مما يؤدي لتضخم حجم الكلية وتلف أنسجتها السليمة تدريجياً، وغالباً ما ينتهي بالفشل الكلوي في سن متوسطة.
خامساً: التهاب كبيبات الكلى: يصيب هذا المرض وحدات التصفية الصغيرة جداً داخل الكلى (الكبيبات). قد يكون ناتجاً عن تفاعلات مناعية أو عدوى بكتيرية، ويظهر غالباً على شكل دم أو بروتين في البول.
أسباب أمراض الكلى
تتعدد الأسباب التي تؤدي لتلف الكلى، لكن يظل “نمط الحياة” والظروف الصحية المزمنة هي المحرك الرئيسي لأغلب الحالات:
1. داء السكري (السبب الأول عالمياً): يؤدي الارتفاع المستمر في سكر الدم إلى تلف الأوعية الدموية الدقيقة داخل الكلى. مع مرور السنوات، تفقد هذه الأوعية قدرتها على تصفية الفضلات، ويبدأ “البروتين” في التسرب للبول، وهي الحالة المعروفة بـ “اعتلال الكلى السكري”.
2. ارتفاع ضغط الدم: تعتمد الكلى على شبكة معقدة من الشرايين. الضغط المرتفع غير المنضبط يسبب ضيقاً وتصلباً في هذه الشرايين، مما يقلل تدفق الدم للكلية ويؤدي لموت أنسجتها تدريجياً.
3. الاستخدام المفرط للأدوية (خاصة المسكنات): الاستهلاك العشوائي لمدد طويلة لمسكنات الألم من نوع (NSAIDs) مثل “الإيبوبروفين” و”الديكلوفيناك” يقلل من تدفق الدم للكلى بشكل حاد، مما يسبب التهابات مزمنة وفشلاً كلوياً صامتاً.
4. الأمراض المناعية: مثل “الذئبة الحمراء” (Lupus)، حيث يهاجم الجهاز المناعي أنسجة الكلى عن طريق الخطأ، مما يسبب التهابات شديدة وتلفاً دائماً إذا لم يتم التحكم في المناعة.
5. العوامل الوراثية والعيوب الخلقية: بعض الأشخاص يولدون بكلية واحدة أو بتشوهات في مجرى البول تؤدي لارتجاع البول نحو الكلى، مما يسبب ضغطاً وتلفاً بمرور الوقت، بالإضافة إلى الأمراض الوراثية مثل تكيس الكلى.
أعراض أمراض الكلى
تُلقب أمراض الكلى بـ “القاتل الصامت”؛ لأن الكلى تمتلك قدرة هائلة على التعويض، فقد تعمل بنسبة 15% فقط من كفاءتها دون أن يشعر المريض بأعراض واضحة. ولكن مع تقدم التلف، تظهر العلامات التالية:
أعراض مرتبطة باحتباس السوائل:
- التورم (Edema): يلاحظ المريض انتفاخاً في القدمين والكاحلين، وتورماً حول العينين خاصة في الصباح، نتيجة عجز الكلى عن طرد الأملاح والسوائل الزائدة.
- ضيق التنفس: نتيجة تجمع السوائل في الرئتين.
تغيرات في عملية التبول:
- تغير الكمية: كثرة التبول خاصة ليلاً، أو قلة كمية البول بشكل ملحوظ في الحالات المتأخرة.
- تغير المظهر: بول رغوي (دليل على تسرب البروتين)، أو بول داكن مائل للحمرة (دليل على وجود دم).
أعراض ناتجة عن تراكم السموم (اليوريا):
- الحكة الجلدية الشديدة: نتيجة تراكم الفضلات المعدنية تحت الجلد.
- الغثيان والقيء وفقدان الشهية: يشعر المريض بمذاق معدني في الفم ورائحة نفس تشبه “الأمونيا”.
- الإرهاق والضعف العام: الكلى تفرز هرمون “الإريثروبويتين” المسؤول عن إنتاج كرات الدم الحمراء، وعند مرضها يصاب الشخص بفقر دم (أنيميا) شديد يجعله شاحباً ومرهقاً.
أعراض أخرى:
- آلام في الظهر أو الجانب (تحت الضلوع مباشرة) في حالات الحصوات أو الالتهابات الحادة.
- صعوبة في التركيز واضطرابات في النوم.
مضاعفات أمراض الكلى
تعتبر الكلى العضو المسؤول عن توازن السوائل، الأملاح، وضغط الدم، بل وإنتاج خلايا الدم. لذا، فإن تدهور وظائفها لا يتوقف عند حدود الجهاز البولي، بل يمتد ليحدث سلسلة من “المضاعفات الجهازية” التي تؤثر على الجسم ككل:
1. فقر الدم الحاد (الأنيميا):
تفرز الكلى السليمة هرموناً يسمى “الإريثروبويتين” ($EPO$) الذي يحفز نخاع العظم لإنتاج خلايا الدم الحمراء. عند تضرر الكلى، ينخفض إنتاج هذا الهرمون، مما يؤدي إلى فقر دم مزمن، يشعر معه المريض بضعف وهزال شديد وشحوب في الوجه.
2. اعتلال العظام والفسفور:
تعمل الكلى على موازنة مستويات الكالسيوم والفسفور وتحويل فيتامين $D$ إلى صورته النشطة. في حالة المرض، يرتفع الفسفور في الدم وينخفض الكالسيوم، مما يدفع الجسم لسحب الكالسيوم من العظام؛ فتصبح العظام هشة، ضعيفة، وعرضة للكسر بسهولة، وهو ما يعرف بـ “الحثل العظمي الكلوي”.
3. أمراض القلب والأوعية الدموية:
هناك علاقة طردية بين مرض الكلى والقلب. احتباس السوائل والاضطراب في مستويات البوتاسيوم والصوديوم يزيد الضغط على القلب. كما أن تراكم السموم الكلوي يؤدي لتصلب الشرايين، مما يجعل مرضى الكلى أكثر عرضة للنوبات القلبية والسكتات الدماغية.
4. ارتفاع البوتاسيوم (Hyperkalemia):
هذه أخطر مضاعفة مفاجئة؛ ففشل الكلى في التخلص من البوتاسيوم الزائد يؤدي لتراكمه، مما يؤثر بشكل مباشر على الإشارات الكهربائية للقلب، وقد يتسبب في توقف القلب المفاجئ.
كيف يتم تشخيص أمراض الكلى؟
التشخيص المبكر هو طوق النجاة الوحيد لمريض الكلى. وبما أن الأعراض قد تتأخر، يعتمد الأطباء على ترسانة من الاختبارات الدقيقة:
أولاً: تحاليل الدم الوظيفية:
- الكرياتينين (Creatinine): هو نتاج فضلات العضلات، وإذا ارتفع مستواه في الدم فهذا مؤشر مباشر على قصور الكلى.
- معدل الترشيح الكبيبي ($eGFR$): هو أدق مقياس، حيث يحسب الطبيب قدرة الكلى على التصفية بناءً على العمر، الجنس، ومستوى الكرياتينين.
- نيتروجين يوريا الدم ($BUN$): يقيس كمية اليوريا الناتجة عن تكسير البروتين.
ثانياً: فحص البول:
البول هو “مرآة الكلية”. يبحث الأطباء عن وجود “الألبومين” (البروتين) في البول؛ فوجوده يعني أن فلاتر الكلية بدأت تتلف وتسمح بمرور جزيئات كبيرة لا ينبغي لها الخروج. كما يتم البحث عن خلايا دم حمراء أو أسطوانات خلوية تشير لالتهابات حادة.
ثالثاً: التصوير الطبي:
- السونار (الموجات فوق الصوتية): يعطي صورة واضحة لحجم الكلية، ويوضح وجود حصوات، أورام، أو تكيسات، كما يكشف عن وجود انسداد في الحالب.
- الأشعة المقطعية ($CT$): توفر تفاصيل أكثر دقة للهياكل التشريحية للكلية والأوعية الدموية المحيطة بها.
رابعاً: خزعة الكلى (Biopsy):
في حالات معينة مثل التهاب الكبيبات غير المفسر، يتم أخذ عينة صغيرة جداً من نسيج الكلية باستخدام إبرة دقيقة وفحصها تحت المجهر لتحديد نوع المرض بدقة ووضع خطة علاجية مستهدفة.
علاج أمراض الكلى
يهدف علاج الكلى إلى إبطاء تقدم المرض، والسيطرة على الأسباب، وتخفيف الأعراض. لا يوجد علاج “سحري” يعيد الكلية التالفة تماماً، ولكن يوجد علاج “ذكي” يحافظ على ما تبقى:
1. التحكم في المسببات:
إذا كان السبب هو السكري أو ضغط الدم، فالعلاج الأول هو “الضبط الصارم” لمستويات السكر (التراكمي أقل من 7%) وضغط الدم (أقل من 130/80). تستخدم أدوية معينة مثل ($ACE$ inhibitors) لأنها لا تخفض الضغط فحسب، بل تحمي نسيج الكلية أيضاً.
2. النظام الغذائي (المنظم الطبيعي):
مريض الكلى يحتاج لتقليل الصوديوم (الملح) لتقليل تورم الجسم، وتقليل البوتاسيوم (الموجود في الموز والبرتقال) لحماية القلب، وتعديل كمية البروتين لتقليل العبء على الكلى في تصريف فضلات اليوريا.
3. العلاج الدوائي التكميلي:
- مدرات البول للتخلص من السوائل الزائدة.
- بدائل هرمون الإريثروبويتين وحقن الحديد لعلاج الأنيميا.
- رابطات الفسفور التي تؤخذ مع الأكل لمنع امتصاصه وحماية العظام.
4. العلاج التعويضي (في المراحل المتأخرة):
عندما تصل وظائف الكلى لأقل من 10-15%، يصبح الغسيل الكلوي (الدموي أو البريتوني) ضرورة لتنقية الدم، أو يتم اللجوء لعملية زراعة الكلى كحل جذري يعيد للمريض حياته الطبيعية.
علاج أمراض الكلى بالأشعة التداخلية
دخلت الأشعة التداخلية كمخلص للمرضى من العمليات الجراحية الكبرى، حيث تقدم حلولاً دقيقة عبر فتحات لا تتعدى مليمترات:
1. علاج ضيق الشريان الكلوي:
في حالات ارتفاع الضغط الناتج عن ضيق شريان الكلية، يقوم طبيب الأشعة التداخلية بإدخال قسطرة رفيعة عبر شريان الفخذ وصولاً لشريان الكلية، ثم يقوم بنفخ “بالون” لتوسيع الضيق وتركيب “دعامة” (Stent) لضمان تدفق الدم، مما يحسن وظائف الكلية فوراً ويخفض الضغط.
2. تفتيت الحصوات وتركيب الدعامات:
عن طريق الأشعة التداخلية، يمكن تركيب “دعامة الحالب” ($DJ$ stent) لتجاوز الانسدادات الناتجة عن الحصوات أو الأورام، مما يمنع ارتشاح البول وتلف الكلية (تضخم الكلية).
3. علاج أورام الكلى بالتردد الحراري:
بالنسبة للأورام الصغيرة، يمكن إدخال إبرة خاصة تحت توجيه الأشعة المقطعية أو السونار لقتل الخلايا السرطانية بالحرارة أو التبريد دون الحاجة لاستئصال الكلية جراحياً.
4. تصريف خراج الكلية:
بدلاً من الفتح الجراحي، يتم سحب التجمعات الصديدية داخل الكلية باستخدام قسطرة تصريف بسيطة تحت إشراف الأشعة التداخلية، مما يسرع من عملية الشفاء ويقلل المخاطر.
مميزات علاج أمراض الكلى بالأشعة التداخلية
تمثل الأشعة التداخلية (Interventional Radiology) العصر الذهبي للطب الأقل توغلاً، حيث قدمت لمرضى الكلى حلولاً كانت في السابق تتطلب جراحات مفتوحة معقدة وفترات نقاهة طويلة. وتتلخص مميزات هذه التقنية في الجوانب التالية:
1. الأمان الفائق وتقليل المخاطر: تعتمد أغلب إجراءات الأشعة التداخلية على التخدير الموضعي أو التهدئة البسيطة بدلاً من التخدير الكلي. هذا الأمر يعد “قبلة حياة” لمرضى الكلى، لأن التخدير الكلي يمثل ضغطاً كبيراً على وظائف الكلى الضعيفة أصلاً. كما أن نسبة النزيف والالتهابات الجراحية تكاد تكون منعدمة مقارنة بالمشرط الجراحي.
2. الدقة المتناهية باستخدام التوجيه التصويري: لا يعمل الطبيب “بشكل أعمى”؛ بل يستخدم السونار أو الأشعة المقطعية لحظة بلحظة لرؤية الإبرة أو القسطرة وهي تتحرك داخل الجسم. هذه الدقة تضمن الوصول للهدف (مثل حصوة صغيرة أو ضيق في شريان دقيق) دون المساس بالأنسجة السليمة المحيطة بالكلية، مما يحافظ على ما تبقى من فلاتر الكلى الحيوية.
3. فترة نقاهة قصيرة جداً: في الجراحة التقليدية، قد يحتاج المريض للبقاء في المستشفى لأيام، أما في الأشعة التداخلية، فمعظم الإجراءات تتم بنظام “جراحة اليوم الواحد”. يخرج المريض في نفس اليوم، ويمكنه العودة لممارسة حياته وعمله خلال 24 إلى 48 ساعة فقط، ولا توجد جروح تحتاج لغيار طبي أو ترك ندبات مشوهة.
4. الحفاظ على العضو (Organ Sparing): في حالات أورام الكلى الصغيرة، كان الحل التقليدي هو استئصال الكلية بالكامل أو جزء كبير منها. أما الأشعة التداخلية عبر تقنية “الكي بالتردد الحراري”، فهي تستهدف الورم فقط وتقتله في مكانه، مما يسمح للكلية بالاستمرار في أداء وظيفتها الحيوية وتجنيب المريض الدخول في دوامة الفشل الكلويكيف يمكن الوقاية من أمراض الكلى؟
الوقاية في عالم الكلى ليست مجرد نصائح عابرة، بل هي “درع واقي” يجنب الإنسان معاناة الغسيل الكلوي. الكلية عضو لا يتجدد نسيجه، لذا فإن الحفاظ عليها يبدأ باتباع استراتيجية حياة متكاملة:
1. شرب الماء بذكاء: الماء هو المنظف الأول للكلى. يساعد شرب كميات كافية (من 8 إلى 10 أكواب يومياً) الكلى على طرد الأملاح والسموم ومنع تكون الحصوات. ومع ذلك، يجب الانتباه إلى أن الشرب الزائد جداً عن الحاجة قد يجهد الكلى أيضاً، لذا فالتوازن هو السر.
2. السيطرة الصارمة على القتلة الصامتين: إذا كنتِ تعانين من السكري أو ضغط الدم، فاعلمي أن استقرار أرقامك يعني حماية كليتك. الفحص الدوري للسكر التراكمي وقياس الضغط المنزلي يمنع التلف الصامت للأوعية الدموية الكلوية. القاعدة الذهبية هي: “ضبط الضغط والسكر يساوي كلى سليمة للأبد”.
3. الحذر من “فخ” المسكنات: يعتقد الكثيرون أن مسكنات الألم (مثل الإيبوبروفين والنابروكسين) آمنة تماماً لأنها تُصرف بدون وصفة طبية، لكن الحقيقة أنها من أكثر مسببات الفشل الكلوي المفاجئ عند استخدامها بجرعات عالية أو لمدد طويلة. يجب استبدالها ببدائل أمنة تحت إشراف طبي أو استخدامها في أضيق الحدود.
4. الغذاء الصحي وتقليل الملح: الملح (الصوديوم) هو العدو اللدود للضغط والكلى. تقليل الملح في الطعام يمنع احتباس السوائل ويحمي فلاتر الكلى من الضغط المرتفع. كما يجب تجنب الأطعمة المصنعة والمعلبات الغنية بالمواد الحافظة والفوسفور الصناعي الذي يجهد الكلى.
5. النشاط البدني والوزن المثالي: السمنة تزيد من الحمل البدني على الكلى وتؤدي للإصابة بالسكري والضغط. ممارسة الرياضة بانتظام تحسن الدورة الدموية الواصلة للكلى وتساعد في تنظيم عملية التمثيل الغذائي.
6. الفحص الدوري السنوي: ببساطة، تحليل بول بسيط وتحليل كرياتينين في الدم مرة كل سنة يمكن أن يكشف عن بداية أي مشكلة وهي لا تزال في طور العلاج السهل، قبل أن تصل لمرحلة اللاعودة.
أن أجسادنا أمانة غالية تتطلب الرعاية والمتابعة المستمرة. إن الاضطرابات الصحية التي قد تصيب الغدة الدرقية أو الكلى، رغم تعقيدها، لم تعد تشكل ذلك الخطر الداهم كما كانت في السابق؛ بفضل التطور المذهل في التقنيات الطبية الحديثة.
لقد رأينا كيف أعاد العلم صياغة مفاهيم العلاج، فمن الحبوب التعويضية البسيطة للخمول، إلى ثورة الأشعة التداخلية التي مكنت المرضى من التعافي من التضخمات والعقيدات والأورام في غضون ساعات وبأقل تدخل جراحي ممكن. هذا التقدم يمنحنا تفاؤلاً كبيراً، لكنه يضع على عاتقنا مسؤولية “الوقاية” التي تظل دوماً خيرٌ من العلاج.
إن الالتزام بنظام غذائي متوازن، وشرب كميات كافية من الماء، وإجراء الفحوصات الدورية بانتظام، هي استثمارات بسيطة في حاضرنا تضمن لنا مستقبلاً خالياً من الألم والقيود المرضية. تذكري دائماً أن جسدكِ يتحدث إليكِ عبر الإشارات والأعراض، والإنصات الجيد لهذه الإشارات تحت إشراف المتخصصين هو الخطوة الأولى في طريق الشفاء والتعايش الآمن. نتمنى لكِ ولأحبائكِ دوام الصحة والعافية.
أقرا ايضا
علاج دوالي الساقين بالأشعة التداخلية – أفضل دكتور أشعة تداخلية

