دار الاشعة التداخلية مركز الدكتور احمد سعفان
علاج الغدة الدرقية بالأشعة التداخلية يُعد تضخم الغدة الدرقية من المشكلات الصحية الشائعة التي قد تصيب النساء أكثر من الرجال، خاصة في المراحل العمرية المتوسطة. وقد يكون التضخم بسيطًا لا يسبب أعراضًا واضحة، أو قد يصل إلى درجة يُسبب معها ضغطًا على القصبة الهوائية أو المريء أو يؤثر على شكل الرقبة، مما يسبب قلقًا نفسيًا للمريض. ومع التطور الطبي الحديث، لم يعد العلاج مقتصرًا على الجراحة التقليدية، بل ظهر خيار متقدم وآمن يُعرف باسم الأشعة التداخلية.
علاج الغدة الدرقية بالأشعة التداخلية
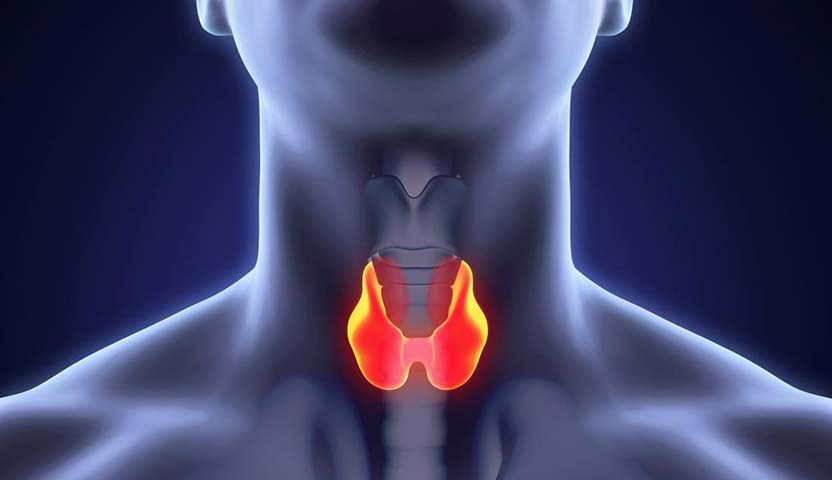
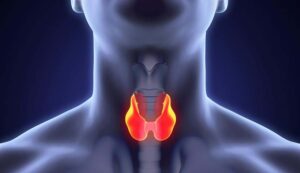
الغدة الدرقية هي غدة صماء تقع في الجزء الأمامي من الرقبة، وتشبه في شكلها الفراشة، وتلعب دورًا أساسيًا في تنظيم عملية الأيض من خلال إفراز هرموني T3 وT4. عندما يحدث تضخم في الغدة، سواء كان منتشرًا أو على هيئة عقدة واحدة أو عدة عقد، يبدأ التفكير في نوع العلاج المناسب حسب طبيعة الحالة.
الغدة الدرقية هي واحدة من أهم الغدد الصماء في جسم الإنسان، وتقع في مقدمة الرقبة على شكل فراشة صغيرة، لكنها تلعب دورًا كبيرًا في تنظيم وظائف الجسم الحيوية. من خلال إفراز هرموناتها الأساسية، T3 وT4، تتحكم الغدة في معدل الأيض، ودرجة حرارة الجسم، ونبض القلب، ونمو الجسم، والوظائف العصبية، وحتى المزاج والحالة النفسية. أي خلل في نشاط هذه الغدة، سواء كان فرط نشاط أو خمول، يؤدي إلى تأثير واسع على الصحة العامة وجودة الحياة.
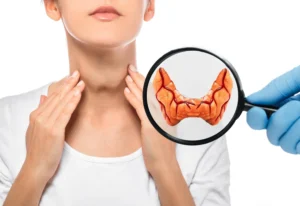
تضخم الغدة الدرقية أو ظهور عقد فيها يُعد من أكثر المشكلات شيوعًا، خصوصًا بين النساء وكبار السن، ويثير القلق حول خطورته واحتمالية وجود أورام سرطانية. لذلك، من المهم جدًا فهم أسباب هذه المشكلات، وكيفية التعرف على أعراضها المبكرة، لتجنب المضاعفات الخطيرة التي قد تحدث إذا تُركت دون تشخيص أو علاج.
أعراض الغدة الدرقية تختلف حسب نوع الاضطراب. على سبيل المثال، فرط النشاط يؤدي إلى فقدان الوزن السريع، تسارع ضربات القلب، العصبية، والتعرق الزائد، بينما يؤدي قصور الغدة الدرقية إلى زيادة الوزن، الشعور بالتعب والخمول، وبرودة الجسم، وجفاف الجلد. بعض الحالات قد تكون خفية في البداية، مما يجعل الكشف المبكر أمرًا حاسمًا.
علاج الغدة الدرقية بالأشعة التداخلية
كما أن التشخيص الحديث لأمراض الغدة الدرقية يعتمد على مجموعة من الفحوصات المخبرية، الموجات فوق الصوتية، الأشعة التداخلية، والخزعات الدقيقة، والتي تساعد في التفرقة بين الأورام الحميدة والخبيثة، وتحديد أفضل خطة علاجية. كذلك، هناك خيارات علاجية متنوعة تتراوح بين الأدوية المثبطة للغدة، اليود المشع، الجراحة، والعلاج بالأشعة التداخلية، مع مراعاة الحالة الصحية للمريض، وعمره، وحجم التضخم، ووجود أي مضاعفات.
الفهم العميق لكل هذه الجوانب يمنح المريض القدرة على اتخاذ القرارات الصحيحة مع الطبيب، ويعزز فرص الشفاء أو السيطرة التامة على الأعراض. علاوة على ذلك، يوفر معرفة بالمضاعفات المحتملة، وأهمية المتابعة المنتظمة، وأهمية التوازن الهرموني في الحفاظ على صحة القلب، العظام، الدماغ، والمزاج العام.
بالتالي، الغدة الدرقية ليست مجرد غدة صغيرة في الرقبة، بل هي مركز أساسي لتوازن الجسم، وأي خلل فيها يستدعي اهتمامًا خاصًا وفحصًا دوريًا، لتجنب المشكلات الصحية على المدى الطويل وضمان جودة حياة طبيعية.
ما هي أسباب تضخم الغدة الدرقية؟
تضخم الغدة الدرقية، والذي يُعرف طبيًا باسم “الدُّرَاق”، هو زيادة غير طبيعية في حجم الغدة الدرقية الموجودة في مقدمة الرقبة. قد يكون التضخم بسيطًا بالكاد يُلاحظ، وقد يكون واضحًا وملحوظًا بالعين المجردة. لفهم أسباب التضخم، يجب أولًا إدراك الدور الحيوي الذي تقوم به الغدة الدرقية في الجسم.
الغدة الدرقية مسؤولة عن إنتاج هرموني الثيروكسين (T4) وثلاثي يودوثيرونين (T3)، وهما هرمونان يتحكمان في معدل الحرق (الأيض)، وتنظيم درجة حرارة الجسم، ووظائف القلب، والجهاز العصبي، والهضمي. عندما يحدث خلل في إنتاج هذه الهرمونات أو في تنظيمها، قد يؤدي ذلك إلى تضخم الغدة.
تتنوع أسباب تضخم الغدة الدرقية بين أسباب بسيطة يمكن علاجها بسهولة، وأسباب تحتاج إلى تدخل طبي دقيق. وفيما يلي أهم الأسباب بالتفصيل:
أولًا: نقص اليود
يُعتبر نقص اليود من أشهر أسباب تضخم الغدة الدرقية على مستوى العالم، خاصة في المناطق التي يقل فيها تناول الأغذية الغنية باليود. تحتاج الغدة الدرقية إلى اليود لتصنيع هرموناتها، وعند نقصه تحاول الغدة تعويض ذلك بزيادة نشاطها وحجمها، مما يؤدي إلى تضخمها.
في بعض الدول تم حل هذه المشكلة بإضافة اليود إلى ملح الطعام، مما قلل بشكل كبير من حالات التضخم الناتج عن نقصه.
ثانيًا: مرض جريفز (فرط نشاط الغدة المناعي)
مرض جريفز هو مرض مناعي ذاتي يجعل الجهاز المناعي يُنتج أجسامًا مضادة تحفّز الغدة الدرقية بشكل زائد، مما يؤدي إلى إفراز كميات كبيرة من الهرمونات. هذا التحفيز المستمر يسبب تضخمًا منتشرًا في الغدة.
غالبًا ما يكون التضخم هنا مصحوبًا بأعراض فرط النشاط مثل فقدان الوزن، خفقان القلب، وجحوظ العينين.
ثالثًا: التهاب الغدة الدرقية المناعي (هاشيموتو)
على عكس جريفز، فإن مرض هاشيموتو يؤدي إلى تدمير تدريجي لخلايا الغدة الدرقية نتيجة هجوم مناعي ذاتي. في المراحل الأولى قد يحدث تضخم نتيجة الالتهاب، ثم قد ينتهي الأمر بقصور في وظيفة الغدة.
هذا السبب شائع لدى النساء أكثر من الرجال، وغالبًا ما يكون مصحوبًا بأعراض خمول الغدة.
رابعًا: العقد الدرقية
قد يحدث التضخم بسبب وجود عقدة واحدة أو عدة عقد داخل الغدة. هذه العقد غالبًا ما تكون حميدة، ولكن في بعض الحالات النادرة قد تكون خبيثة.
العقد قد تكون:
-
صلبة
-
كيسية (مليئة بسائل)
-
مختلطة
وجود عقد متعددة قد يؤدي إلى ما يُعرف بالتضخم العقدي المتعدد.
خامسًا: التضخم الفسيولوجي
في بعض الفترات مثل الحمل أو البلوغ، قد يحدث تضخم بسيط نتيجة التغيرات الهرمونية وزيادة احتياجات الجسم. غالبًا يكون هذا التضخم مؤقتًا وغير خطير.
سادسًا: التهاب الغدة الدرقية تحت الحاد
يحدث غالبًا بعد عدوى فيروسية، ويكون مصحوبًا بألم في الرقبة وأحيانًا حمى. يؤدي الالتهاب إلى تضخم مؤقت في الغدة، وقد يمر بمراحل من فرط النشاط ثم القصور قبل أن تعود الوظيفة طبيعية.
سابعًا: أورام الغدة الدرقية
في بعض الحالات، يكون سبب التضخم وجود ورم داخل الغدة. أغلب هذه الأورام حميدة، ولكن نسبة صغيرة قد تكون سرطانية. لذلك من المهم تقييم أي تضخم أو عقدة جديدة بالفحوصات المناسبة.
ثامنًا: اضطرابات هرمونية أخرى
قد يؤدي خلل في الغدة النخامية، المسؤولة عن إفراز هرمون TSH الذي ينظم عمل الغدة الدرقية، إلى تحفيز زائد يسبب تضخمًا.
تاسعًا: عوامل وراثية
وجود تاريخ عائلي لمشكلات الغدة الدرقية يزيد من احتمالية الإصابة بالتضخم، خاصة في الأمراض المناعية.
عاشرًا: بعض الأدوية
بعض الأدوية قد تؤثر على وظيفة الغدة الدرقية وتؤدي إلى تضخمها، مثل:
-
الليثيوم
-
بعض أدوية القلب
-
أدوية تحتوي على اليود بجرعات عالية
هل كل تضخم يعني وجود مرض خطير؟
ليس بالضرورة. في كثير من الحالات يكون التضخم حميدًا ولا يشكل خطورة كبيرة، خاصة إذا كانت وظائف الغدة طبيعية. لكن تقييم السبب ضروري لتحديد الخطة العلاجية المناسبة.
كيف يتم تحديد السبب؟
يتم ذلك من خلال:
-
تحليل هرمونات الغدة (TSH – T3 – T4)
-
قياس الأجسام المضادة في الحالات المناعية
-
عمل موجات فوق صوتية
-
أخذ عينة إذا وُجدت عقدة مشكوك بها
هناك بعض الأعراض العامة التي تكون مصاحبة لتضخم الغدة الدرقية، وتشمل ما يلي:
تضخم الغدة الدرقية قد يكون في بدايته صامتًا تمامًا، ويُكتشف بالصدفة أثناء فحص روتيني أو عند عمل موجات فوق صوتية للرقبة لسبب آخر. لكن مع زيادة حجم الغدة أو استمرار السبب المؤدي للتضخم، تبدأ الأعراض في الظهور تدريجيًا. هذه الأعراض قد تكون موضعية ناتجة عن الضغط في منطقة الرقبة، أو عامة ناتجة عن اضطراب في إفراز الهرمونات.
لفهم الأعراض بشكل أوضح، يمكن تقسيمها إلى ثلاث فئات رئيسية:
أعراض موضعية في الرقبة، أعراض ضغط على الأعضاء المجاورة، وأعراض عامة مرتبطة بخلل هرموني.
أولًا: الأعراض الموضعية في الرقبة
أكثر علامة مميزة لتضخم الغدة الدرقية هي ظهور انتفاخ في الجزء الأمامي من الرقبة، أسفل تفاحة آدم مباشرة. قد يكون هذا الانتفاخ بسيطًا لا يُلاحظ إلا عند البلع، وقد يكون واضحًا وملحوظًا بالعين المجردة.
من الأعراض الشائعة:
-
تورم واضح في الرقبة.
-
إحساس بوجود كتلة أو جسم غريب عند البلع.
-
ملاحظة تغير في شكل الرقبة أو عدم تماثلها.
-
شد أو ضغط خفيف في منطقة الحلق.
في بعض الحالات، يلاحظ المريض أن الانتفاخ يتحرك لأعلى وأسفل عند البلع، وهي علامة مميزة لارتباطه بالغدة الدرقية.
ثانيًا: أعراض الضغط على الأعضاء المجاورة
عندما يكبر حجم الغدة بشكل ملحوظ، قد تبدأ في الضغط على الهياكل المجاورة مثل القصبة الهوائية أو المريء أو الأعصاب الصوتية. وهنا تظهر أعراض أكثر وضوحًا.
من أبرز هذه الأعراض:
-
صعوبة في البلع، خاصة للأطعمة الصلبة.
-
الإحساس بالاختناق عند الاستلقاء على الظهر.
-
ضيق في التنفس، خصوصًا عند بذل مجهود.
-
بحة في الصوت أو تغير نبرته.
-
سعال جاف مستمر دون سبب تنفسي واضح.
في الحالات المتقدمة جدًا، قد يحدث انحراف في القصبة الهوائية يظهر في الأشعة، وقد يتطلب تدخلًا علاجيًا سريعًا.
ثالثًا: الأعراض المرتبطة بفرط نشاط الغدة
إذا كان تضخم الغدة مصحوبًا بزيادة في إفراز الهرمونات، تظهر أعراض فرط النشاط نتيجة تسارع عمليات الأيض في الجسم.
تشمل هذه الأعراض:
-
فقدان الوزن رغم زيادة الشهية.
-
تسارع ضربات القلب أو خفقان واضح.
-
التعرق الزائد وعدم تحمل الحرارة.
-
رعشة في اليدين.
-
توتر وعصبية مفرطة.
-
صعوبة في النوم.
-
اضطرابات في الدورة الشهرية.
-
ضعف في العضلات.
-
في بعض الحالات، جحوظ في العينين.
هذه الأعراض قد تكون مرهقة جدًا للمريض وتؤثر على جودة حياته اليومية.
رابعًا: الأعراض المرتبطة بقصور الغدة
أما إذا كان التضخم ناتجًا عن قصور في وظيفة الغدة، فتظهر أعراض معاكسة تمامًا.
من أبرزها:
-
زيادة في الوزن.
-
إرهاق شديد وشعور دائم بالخمول.
-
برودة الأطراف وعدم تحمل الطقس البارد.
-
جفاف الجلد.
-
تساقط الشعر.
-
بطء في ضربات القلب.
-
إمساك مزمن.
-
اكتئاب أو تقلبات مزاجية.
-
اضطرابات في الدورة الشهرية أو صعوبة في الحمل.
هذه الأعراض غالبًا ما تتطور ببطء، وقد لا ينتبه المريض لها في البداية.
خامسًا: أعراض خاصة ببعض الحالات
هناك أعراض تظهر في ظروف معينة، مثل:
-
ألم في الرقبة: قد يحدث في حالات التهاب الغدة الدرقية، خاصة بعد عدوى فيروسية.
-
تورم مفاجئ ومؤلم: قد يكون بسبب نزيف داخل عقدة درقية.
-
تضخم سريع: قد يثير الشك في وجود ورم ويحتاج إلى تقييم عاجل.
هل يمكن أن يكون التضخم بدون أعراض؟
نعم، في نسبة كبيرة من الحالات، يكون تضخم الغدة الدرقية غير مصحوب بأي أعراض، خاصة إذا كانت وظيفة الغدة طبيعية وحجم التضخم بسيط. لذلك من المهم إجراء فحوصات دورية عند الشعور بأي تغير في شكل الرقبة.
متى يجب استشارة الطبيب فورًا؟
يجب مراجعة الطبيب في الحالات التالية:
-
صعوبة واضحة في التنفس.
-
تغير مفاجئ في الصوت.
-
تضخم سريع في الرقبة.
-
ألم شديد أو مصحوب بحمى.
-
ظهور عقدة صلبة غير مؤلمة تكبر تدريجيًا.
كيف يتم تقييم الأعراض؟
يقوم الطبيب بإجراء فحص إكلينيكي شامل، ثم يطلب تحاليل هرمونية (TSH – T3 – T4)، بالإضافة إلى موجات فوق صوتية على الرقبة. إذا وُجدت عقدة مشكوك بها، قد يتم أخذ عينة بالإبرة الدقيقة لتحديد طبيعتها.
تأثير الأعراض على الحالة النفسية
لا يجب إغفال الجانب النفسي، فالتغير في شكل الرقبة قد يسبب قلقًا وإحراجًا لبعض المرضى، خاصة النساء. كما أن اضطرابات الهرمونات قد تؤثر على المزاج بشكل واضح.
خلاصة
الأعراض المصاحبة لتضخم الغدة الدرقية تختلف حسب السبب وحجم التضخم ووظيفة الغدة. قد تكون بسيطة ومحدودة، أو قد تؤثر بشكل كبير على الحياة اليومية. التشخيص المبكر والمتابعة الطبية هما المفتاح لتجنب المضاعفات واختيار العلاج المناسب، سواء كان دوائيًا أو إشعاعيًا أو تدخلًا بالأشعة التداخلية أو جراحيًا حسب الحالة.
هل الغدة الدرقية تسبب ألم في الرقبة؟
سؤال يتكرر كثيرًا عند الشعور بأي ألم في مقدمة الرقبة:
هل السبب هو الغدة الدرقية؟
الإجابة ليست دائمًا بنعم أو لا، لأن الأمر يعتمد على السبب الكامن وراء المشكلة في الغدة.
في أغلب حالات تضخم الغدة الدرقية أو وجود عقد درقية، لا يكون هناك ألم واضح. معظم العقد الحميدة والتضخم الناتج عن خلل هرموني يكون غير مؤلم، ويُكتشف فقط بسبب الانتفاخ أو اضطراب التحاليل. لكن هناك حالات محددة قد تسبب ألمًا فعليًا في الرقبة.
لفهم الأمر بدقة، دعونا نستعرض الحالات التي قد تسبب ألمًا، والحالات التي لا تسبب ألمًا، وكيف يمكن التفريق بينها.
أولًا: الحالات التي غالبًا لا تسبب ألمًا
-
العقد الدرقية الحميدة
أغلب العقد داخل الغدة الدرقية لا تسبب ألمًا. قد يشعر المريض بكتلة أو ضغط خفيف، لكن دون إحساس بألم حاد. -
تضخم الغدة بسبب نقص اليود
عادة يكون التضخم تدريجيًا وغير مصحوب بألم. -
فرط نشاط الغدة الدرقية (مثل مرض جريفز)
يكون التضخم منتشرًا، لكن غير مؤلم في معظم الحالات. -
قصور الغدة الدرقية (هاشيموتو في مراحله المزمنة)
قد يحدث تضخم، لكنه غالبًا غير مؤلم.
في هذه الحالات، الشكوى الأساسية تكون مرتبطة بالأعراض الهرمونية أو شكل الرقبة، وليس الألم.
ثانيًا: الحالات التي قد تسبب ألمًا في الرقبة
1) التهاب الغدة الدرقية تحت الحاد (Subacute Thyroiditis)
يُعد من أشهر أسباب ألم الغدة الدرقية.
غالبًا يحدث بعد عدوى فيروسية في الجهاز التنفسي العلوي.
الأعراض تشمل:
-
ألم في مقدمة الرقبة قد يمتد إلى الفك أو الأذن.
-
ألم يزداد عند البلع أو لمس الرقبة.
-
حمى خفيفة.
-
إرهاق عام.
-
أحيانًا أعراض فرط نشاط مؤقت.
يكون الألم متوسطًا إلى شديد، وقد يستمر لأسابيع.
2) التهاب الغدة الدرقية الحاد البكتيري (نادر)
حالة نادرة لكنها خطيرة نسبيًا.
الأعراض:
-
ألم شديد جدًا في الرقبة.
-
تورم واحمرار.
-
ارتفاع واضح في درجة الحرارة.
-
صعوبة في البلع.
تحتاج هذه الحالة إلى علاج فوري بالمضادات الحيوية.
3) نزيف داخل عقدة درقية
في بعض الأحيان، يحدث نزيف مفاجئ داخل عقدة موجودة مسبقًا، مما يؤدي إلى:
-
ألم حاد ومفاجئ.
-
تورم سريع في الرقبة.
-
إحساس بالضغط الشديد.
هذه الحالة قد تكون مقلقة لكنها غالبًا تتحسن بالعلاج التحفظي.
4) بعض حالات أورام الغدة
معظم أورام الغدة الدرقية — حتى السرطانية — لا تسبب ألمًا في المراحل المبكرة. لكن إذا كان الورم سريع النمو أو متقدمًا، قد يسبب ألمًا نتيجة الضغط على الأعصاب المحيطة.
كيف نفرق بين ألم الغدة وألم العضلات؟
أحيانًا يكون الألم في الرقبة ناتجًا عن:
-
شد عضلي.
-
التهاب فقرات الرقبة.
-
التهاب في الحلق أو اللوزتين.
-
تضخم في الغدد الليمفاوية.
ألم الغدة غالبًا يكون في منتصف مقدمة الرقبة، ويزداد عند لمس المنطقة أو عند البلع. أما ألم العضلات، فيكون جانبيًا ويزداد مع حركة الرقبة.
هل ألم الغدة خطير؟
ليس دائمًا.
في معظم الحالات، يكون السبب التهابًا مؤقتًا ويُعالج بالأدوية المضادة للالتهاب. لكن يجب تقييم الألم إذا كان:
-
شديدًا أو مستمرًا.
-
مصحوبًا بحمى.
-
مصحوبًا بتضخم سريع.
-
مصحوبًا بصعوبة تنفس.
كيف يتم تشخيص سبب الألم؟
يقوم الطبيب بـ:
-
فحص سريري لمنطقة الرقبة.
-
تحليل وظائف الغدة (TSH – T3 – T4).
-
تحليل مؤشرات الالتهاب.
-
عمل موجات فوق صوتية.
-
في بعض الحالات، أخذ عينة إذا وُجدت عقدة مشكوك بها.
هل يمكن أن يسبب التوتر ألمًا في الغدة؟
التوتر لا يسبب ألمًا مباشرًا في الغدة، لكنه قد يفاقم الإحساس بالخفقان أو الضغط في الرقبة، خاصة في حالات فرط النشاط.
ماذا عن الألم بعد العلاج؟
بعد إجراءات مثل:
-
أخذ عينة بالإبرة.
-
الأشعة التداخلية.
-
الجراحة.
قد يحدث ألم بسيط ومؤقت، ويختفي خلال أيام قليلة.
متى يجب القلق؟
يجب مراجعة الطبيب فورًا إذا كان الألم مصحوبًا بـ:
-
صعوبة في التنفس.
-
تغير مفاجئ في الصوت.
-
تورم سريع جدًا.
-
ارتفاع شديد في الحرارة.
في معظم حالات تضخم الغدة الدرقية، لا يكون الألم عرضًا شائعًا. لكن في حالات الالتهاب أو النزيف داخل عقدة، قد يظهر ألم واضح في الرقبة. التشخيص الدقيق هو المفتاح لمعرفة السبب الحقيقي، لأن آلام الرقبة ليست كلها مرتبطة بالغدة الدرقية.
الاهتمام المبكر بالأعراض يمنع تطور الحالة، ويساعد في اختيار العلاج المناسب، سواء كان دوائيًا، أو متابعة دورية، أو تدخلًا طبيًا بسيطًا.
أعراض فرط نشاط الغدة الدرقية
فرط نشاط الغدة الدرقية هو حالة يحدث فيها زيادة مفرطة في إفراز هرموني الغدة الدرقية (T3 و T4)، مما يؤدي إلى تسارع جميع العمليات الحيوية داخل الجسم. لفهم الأعراض بشكل واضح، تخيلي أن الجسم يعمل بمحرك، والغدة الدرقية هي دواسة البنزين؛ في حالة فرط النشاط تظل الدواسة مضغوطة باستمرار، فيعمل الجسم بسرعة أعلى من الطبيعي، مما يؤدي إلى سلسلة من الأعراض الجسدية والنفسية.
تختلف شدة الأعراض من شخص لآخر حسب درجة الزيادة في الهرمونات، وعمر المريض، ووجود أمراض أخرى مصاحبة. بعض المرضى قد يلاحظون أعراضًا خفيفة في البداية، بينما يعاني آخرون من أعراض واضحة تؤثر على حياتهم اليومية.
أولًا: فقدان الوزن غير المبرر
من أكثر الأعراض شيوعًا هو فقدان الوزن رغم زيادة الشهية.
يرجع ذلك إلى زيادة معدل الحرق في الجسم، حيث يتم استهلاك السعرات الحرارية بسرعة كبيرة. بعض المرضى قد يأكلون كميات أكبر من المعتاد ومع ذلك يفقدون الوزن.
ثانيًا: تسارع ضربات القلب (الخفقان)
يشعر المريض بخفقان واضح في القلب، وقد يكون مصحوبًا بتسارع في النبض حتى أثناء الراحة. أحيانًا يصل معدل ضربات القلب إلى أكثر من 100 نبضة في الدقيقة.
في بعض الحالات قد تحدث اضطرابات في نظم القلب، خاصة لدى كبار السن.
ثالثًا: التعرق الزائد وعدم تحمل الحرارة
بسبب زيادة الأيض، ترتفع حرارة الجسم الداخلية، فيشعر المريض بحرارة مستمرة وعدم قدرة على تحمل الجو الدافئ.
التعرق يكون ملحوظًا حتى دون مجهود، وقد يكون مزعجًا للمريض.
رابعًا: الرعشة (الارتعاش)
تظهر رعشة خفيفة في اليدين، خاصة عند مد الذراعين للأمام.
هذه الرعشة ناتجة عن تأثير الهرمونات الزائد على الجهاز العصبي.
خامسًا: التوتر والعصبية
فرط نشاط الغدة يؤثر بشكل مباشر على الحالة النفسية.
قد يعاني المريض من:
-
عصبية مفرطة.
-
قلق مستمر.
-
سرعة انفعال.
-
تقلبات مزاجية.
-
صعوبة في التركيز.
أحيانًا يُشخص المريض خطأً باضطراب نفسي قبل اكتشاف المشكلة الهرمونية.
سادسًا: اضطرابات النوم
بسبب النشاط الزائد للجهاز العصبي، يعاني كثير من المرضى من الأرق وصعوبة الدخول في النوم أو الاستمرار فيه.
سابعًا: ضعف العضلات
يشعر المريض بإجهاد سريع عند بذل مجهود بسيط، خاصة في عضلات الفخذين والذراعين.
قد يجد صعوبة في صعود السلالم أو حمل أشياء ثقيلة كما كان يفعل سابقًا.
ثامنًا: اضطرابات الدورة الشهرية
لدى النساء، قد يؤدي فرط النشاط إلى:
-
عدم انتظام الدورة.
-
قلة كمية الدم.
-
أحيانًا تأخر الحمل إذا لم تُعالج الحالة.
تاسعًا: تغيرات في الجلد والشعر
-
يصبح الجلد دافئًا ورطبًا.
-
قد يحدث تساقط ملحوظ في الشعر.
-
في بعض الحالات يظهر احمرار في راحة اليدين.
عاشرًا: أعراض في الجهاز الهضمي
-
زيادة حركة الأمعاء.
-
إسهال متكرر.
-
شعور بعدم ارتياح في البطن.
الحادي عشر: جحوظ العينين (في بعض الحالات)
في حالة مرض جريفز المناعي، قد يحدث بروز واضح في العينين مع جفاف أو إحساس بالرمل داخل العين.
هذه الحالة تحتاج إلى متابعة خاصة لأنها قد تؤثر على الرؤية.
أعراض فرط النشاط عند كبار السن
أحيانًا لا تكون الأعراض واضحة بالشكل التقليدي.
قد يظهر فقط:
-
فقدان وزن.
-
ضعف عام.
-
اضطراب في ضربات القلب.
لذلك يُطلق عليه أحيانًا “الفرط الصامت”.
مضاعفات فرط نشاط الغدة إذا لم يُعالج
إذا تُركت الحالة دون علاج، قد تؤدي إلى:
-
مشاكل خطيرة في القلب.
-
هشاشة العظام بسبب فقدان الكالسيوم.
-
ما يُعرف بالعاصفة الدرقية، وهي حالة نادرة لكنها طارئة وخطيرة.
كيف يتم التأكد من التشخيص؟
عند الاشتباه في الأعراض، يتم إجراء:
-
تحليل TSH (يكون منخفضًا غالبًا).
-
قياس T3 وT4 (يكونان مرتفعين).
-
في بعض الحالات قياس الأجسام المضادة.
-
موجات فوق صوتية أو مسح ذري حسب الحالة.
هل يمكن أن تختلط الأعراض مع أمراض أخرى؟
نعم.
قد يختلط الأمر مع:
-
القلق المزمن.
-
اضطرابات الهلع.
-
نقص الوزن بسبب أسباب أخرى.
-
اضطرابات القلب.
لذلك التحاليل المخبرية ضرورية للتشخيص الدقيق.
أعراض فرط نشاط الغدة الدرقية ناتجة عن تسارع شامل في وظائف الجسم، وتشمل أعراضًا قلبية، عصبية، هضمية، ونفسية. تجاهل هذه الأعراض قد يؤدي إلى مضاعفات خطيرة، لكن التشخيص المبكر والعلاج المناسب — سواء بالأدوية أو اليود المشع أو التدخلات الأخرى — يساهمان في السيطرة الكاملة على الحالة واستعادة التوازن الهرموني.
أعراض قصور الغدة الدرقية
قصور الغدة الدرقية هو الحالة المعاكسة لفرط النشاط، حيث تنخفض قدرة الغدة على إفراز هرموني T3 وT4، مما يؤدي إلى تباطؤ جميع وظائف الجسم الحيوية. هذه الحالة شائعة، خاصة بين النساء في منتصف العمر وكبار السن، وقد تكون مصحوبة بأعراض تدريجية تجعل التشخيص صعبًا في البداية، حيث يخطئ البعض في نسبتها للتقدم في العمر أو الإرهاق اليومي.
لفهم أعراض قصور الغدة الدرقية، يمكن تخيل الجسم كمحرك يعمل ببطء شديد بسبب نقص الوقود، فالعمليات الحيوية تتباطأ تدريجيًا، ويظهر ذلك على مختلف أجهزة الجسم.
أولًا: التعب والإرهاق المستمر
من أبرز العلامات المبكرة هو شعور دائم بالتعب حتى بعد النوم الكافي.
قد يشتكي المريض من:
-
صعوبة القيام بالأنشطة اليومية.
-
شعور بالكسل والخمول.
-
ضعف القدرة على التركيز.
هذه الأعراض غالبًا ما تُسجل في بداية تطور الخمول، وقد يظن البعض أنها نتيجة ضغوط العمل أو قلة النوم، مما يؤخر التشخيص.
ثانيًا: زيادة الوزن غير المبررة
قصور الغدة الدرقية يؤدي إلى انخفاض معدل الأيض، وبالتالي تخزين الجسم للسعرات الحرارية على شكل دهون.
الزيادة في الوزن عادة تكون بطيئة، ومعها احتباس للسوائل أحيانًا.
قد يلاحظ المريض زيادة ملحوظة في منطقة الوجه أو الرقبة، أو ظهور انتفاخ في اليدين والقدمين.
ثالثًا: البرودة المستمرة
المرضى غالبًا يشعرون ببرودة مستمرة في الأطراف، خاصة اليدين والقدمين، بسبب انخفاض معدل التمثيل الغذائي.
قد يزداد هذا الإحساس في الجو البارد ويصبح مزعجًا بشكل كبير.
رابعًا: جفاف الجلد وتساقط الشعر
الجلد يكون جافًا وخشنًا أحيانًا، وقد يصبح أكثر سمكًا.
الشعر يتساقط ويصبح هشًا، ويصعب التحكم فيه.
قد تظهر أيضًا تقرحات بسيطة في بعض الحالات الشديدة.
خامسًا: بطء ضربات القلب
قصور الغدة يؤدي إلى تباطؤ في النشاط القلبي، ويظهر ذلك من خلال:
-
بطء معدل ضربات القلب.
-
شعور بالخمول العام.
-
أحيانًا دوخة عند القيام بسرعة.
سادسًا: الإمساك المزمن
تباطؤ حركة الجهاز الهضمي من أهم علامات قصور الغدة.
قد يعاني المريض من إمساك متكرر، شعور بالامتلاء، أو بطء في الهضم.
سابعًا: الاكتئاب والتغيرات النفسية
قصور الغدة الدرقية يؤثر على الدماغ، مما يؤدي إلى:
-
الاكتئاب المزمن.
-
صعوبة التركيز.
-
النسيان.
-
الميل إلى العزلة الاجتماعية.
ثامنًا: اضطرابات الدورة الشهرية
لدى النساء، قد يظهر قصور الغدة على شكل:
-
زيادة طول مدة الدورة الشهرية.
-
نزيف غزير أحيانًا.
-
صعوبة الحمل إذا لم يُعالج القصور.
تاسعًا: ضعف العضلات والمفاصل
قد يشعر المريض بآلام في المفاصل، ضعف في العضلات، خاصة في الأطراف العليا والسفلى.
النشاط البدني يصبح أكثر إرهاقًا، وقد يشتكي بعض المرضى من صعوبة صعود السلالم أو حمل أشياء ثقيلة.
عاشرًا: الانتفاخ والوذمة
في الحالات المزمنة والشديدة، قد يحدث تراكم للسوائل في الجلد، خصوصًا حول العينين واليدين.
تُعرف هذه الحالة بالوذمة المخاطية، وتُعتبر من العلامات المميزة للقصور الشديد إذا تُرك دون علاج.
الحادي عشر: بطء التفكير والكلام
مع تقدم المرض، يظهر بطء في التفكير، في الكلام، في التعبير عن الأفكار، وأحيانًا بطء في الحركة.
هذه الأعراض قد تُسجل عند كبار السن بشكل خاطئ على أنها أعراض الشيخوخة.
الثاني عشر: التغيرات في الصوت
قد يصبح الصوت أكثر خشونة أو انخفاضًا، نتيجة تراكم السوائل في الحنجرة وتأثير القصور على العضلات المحيطة.
الثالث عشر: هشاشة العظام ومشاكل القلب
-
انخفاض مستوى الهرمونات يؤدي إلى زيادة خطر تراكم الكوليسترول في الدم.
-
قد تظهر مشاكل في ضغط الدم، خصوصًا انخفاضه.
-
هشاشة العظام قد تحدث مع استمرار القصور لفترة طويلة، خاصة إذا كان هناك نقص في النشاط البدني أو التغذية.
متى يجب مراجعة الطبيب فورًا؟
-
عند ظهور التعب المستمر مع زيادة الوزن بشكل غير مبرر.
-
برودة مستمرة في الأطراف.
-
إمساك مزمن لم يتحسن بالأدوية العادية.
-
أعراض اكتئابية حادة أو ضعف شديد في العضلات.
كيف يتم التشخيص؟
-
تحليل هرمونات الغدة: TSH يكون مرتفع، T4 منخفض غالبًا.
-
أحيانًا تحليل الأجسام المضادة (في حالة هاشيموتو).
-
موجات فوق صوتية إذا كان هناك تضخم أو عقد.
التشخيص المبكر يضمن علاجًا فعالًا بالهرمونات البديلة، مما يمنع المضاعفات طويلة المدى.
قصور الغدة الدرقية حالة تؤثر على الجسم كله ببطء، وتشمل أعراضًا جسدية، عصبية، نفسية، وهضمية. على الرغم من تدريجية الأعراض، إلا أن التشخيص المبكر والعلاج الهرموني المناسب يضمن استعادة النشاط والحيوية، ويحمي من المضاعفات الخطيرة مثل الوذمة المخاطية وأمراض القلب.
ما هي درجات خمول الغدة الدرقية؟
خمول الغدة الدرقية، المعروف طبيًا باسم قصور الغدة الدرقية (Hypothyroidism)، ليس حالة واحدة ثابتة، بل له درجات متعددة تختلف باختلاف مستوى نقص هرمونات الغدة (T3 وT4) واستجابة الجسم للتغيرات الهرمونية. معرفة الدرجة تساعد الطبيب على تحديد العلاج المناسب وكمية الهرمون البديل التي يحتاجها المريض، كما تساعد على توقع الأعراض والمضاعفات.
عادةً يُقسّم خمول الغدة إلى درجات أساسية بناءً على التحاليل المخبرية والأعراض السريرية، وهي كالآتي:
أولًا: القصور تحت السريري (Subclinical Hypothyroidism)
ما هو؟
في هذه الدرجة، يكون تحليل TSH مرتفعًا قليلًا، بينما تظل مستويات T3 وT4 ضمن الحدود الطبيعية.
هذا يعني أن الغدة الدرقية تبدأ في التباطؤ، لكن الجسم ما زال قادرًا على تعويض النقص.
الأعراض:
-
غالبًا لا يشعر المريض بأي أعراض واضحة.
-
أحيانًا إرهاق خفيف، برودة بسيطة في الأطراف، أو زيادة طفيفة في الوزن.
-
قد يظهر خمول بسيط أو ضعف التركيز.
ملاحظات مهمة:
-
هذه المرحلة شائعة جدًا بين كبار السن والنساء بعد سن الأربعين.
-
إذا تُركت دون متابعة، قد تتطور إلى قصور واضح في الغدة.
ثانيًا: القصور الواضح أو الكامل (Overt Hypothyroidism)
ما هو؟
في هذه المرحلة، يكون TSH مرتفعًا بشكل واضح وT4 منخفض.
الغدة لا تستطيع تلبية حاجة الجسم من الهرمونات، فتظهر الأعراض بوضوح.
الأعراض الشائعة:
-
إرهاق شديد وخمول دائم.
-
زيادة الوزن مع عدم تغيير النظام الغذائي.
-
بطء في ضربات القلب.
-
جفاف الجلد والشعر.
-
إمساك مستمر.
-
تغيرات نفسية: اكتئاب، بطء التفكير.
-
اضطرابات الدورة الشهرية لدى النساء.
-
تورم طفيف حول العينين أو اليدين.
ملاحظات مهمة:
-
يحتاج المريض إلى علاج بالهرمونات البديلة (L-thyroxine) بشكل منتظم.
-
المتابعة ضرورية لضبط الجرعة حسب التحاليل والفترة العمرية.
ثالثًا: قصور الغدة الدرقية الحاد (Myxedema)
ما هو؟
أندر مرحلة وأكثرها خطورة. يحدث عندما يبقى الخمول دون علاج لفترة طويلة، وتتدهور الحالة تدريجيًا.
يتميز هذا النوع بظهور وذمة مخاطية وتورم واضح في الجلد والوجه.
الأعراض:
-
تورم الوجه واليدين والأقدام.
-
بطء شديد في ضربات القلب.
-
انخفاض حرارة الجسم.
-
خمول شبه كامل وإرهاق شديد.
-
مشاكل في التنفس، وفقدان الوعي أحيانًا في الحالات الشديدة.
-
اضطرابات عقلية، مثل الخمول الذهني أو الاكتئاب العميق.
ملاحظات مهمة:
-
هذه حالة طارئة تتطلب تدخلًا طبيًا عاجلًا.
-
قد يؤدي التأخير في العلاج إلى مضاعفات تهدد الحياة.
رابعًا: القصور المؤقت (Transient Hypothyroidism)
ما هو؟
في بعض الحالات، يكون القصور مؤقتًا نتيجة التهاب الغدة الدرقية أو عدوى فيروسية.
بعد أسابيع أو أشهر، قد تعود وظيفة الغدة إلى طبيعتها.
الأعراض:
-
تشبه أعراض القصور الواضح، لكنها أخف.
-
إرهاق، خمول، زيادة طفيفة في الوزن.
-
غالبًا لا تتطلب جرعة كبيرة من الهرمون البديل، وقد يتم إيقافها بعد الشفاء.
خامسًا: خمول الغدة الدرقية عند الأطفال والرضع
ما هو؟
قصور الغدة عند الأطفال يختلف في شدته، ويُعرف أحيانًا بالقزمية الدرقية إذا لم يُعالج مبكرًا.
يكون له تأثير مباشر على النمو العقلي والبدني.
الأعراض:
-
بطء النمو.
-
تأخر في تطور الكلام والحركة.
-
تورم الوجه واللسان.
-
كسل وضعف عضلي.
-
في الرضع: صعوبة في التغذية، بكاء ضعيف، وبرودة الجسم.
ملاحظات مهمة:
-
التشخيص المبكر باستخدام التحاليل الروتينية عند الولادة يضمن نمو طبيعي.
-
العلاج الهرموني المبكر فعال جدًا.
سادسًا: عوامل تؤثر على تطور الدرجة
-
العمر والجنس: النساء وكبار السن أكثر عرضة لتطور القصور.
-
الأمراض المناعية: هاشيموتو يزيد احتمالية الانتقال من الدرجة تحت السريرية إلى الواضحة.
-
التغذية: نقص اليود أو السيلينيوم قد يفاقم الخمول.
-
الأدوية: بعض الأدوية قد تؤخر شفاء الغدة أو تؤثر على إفراز الهرمونات.
سابعًا: التشخيص
يتم تحديد الدرجة بناءً على:
-
تحاليل الدم:
-
TSH (المنظم الرئيسي للغدة)
-
Free T4
-
أحيانًا T3 إذا لزم الأمر
-
-
تحاليل الأجسام المضادة:
-
Anti-TPO، خاصة في حالات المناعة الذاتية.
-
-
الفحص السريري:
-
تقييم حجم الغدة، وجود العقد، أي تورم أو تصلب.
-
ثامنًا: أهمية معرفة الدرجة
-
اختيار الجرعة المناسبة من الهرمون البديل.
-
تقييم الحاجة لمتابعة فحوصات دورية كل 6–12 شهرًا.
-
توقع المضاعفات، خصوصًا في كبار السن.
-
تحديد مدى الاستجابة للعلاج: تحسين الأعراض السريرية وضبط التحاليل.
خمول الغدة الدرقية ليس حالة واحدة، بل يتدرج من خمول تحت السريري الخفيف إلى قصور حاد يهدد الحياة. معرفة الدرجة بدقة تساعد على التشخيص المبكر، اختيار العلاج الأنسب، ومتابعة المريض لتجنب المضاعفات. كلما تم اكتشاف القصور مبكرًا، كان العلاج أسهل وأقل مضاعفات، ويضمن استعادة النشاط والحيوية للجسم.
كيف يتم تشخيص أورام الغدة الدرقية؟
أورام الغدة الدرقية تمثل مصدر قلق للكثيرين، لكنها في الواقع تتنوع بين أورام حميدة وأورام خبيثة (سرطانية). التشخيص المبكر والدقيق أمر أساسي لتحديد نوع الورم وخطة العلاج، إذ إن التدخل المبكر يزيد من فرص الشفاء ويقلل المضاعفات.
الغدة الدرقية تقع في الجزء الأمامي من الرقبة، على شكل فراشة، وتتحكم في معدل الأيض من خلال إفراز هرموني T3 وT4. ظهور ورم أو عقدة فيها قد يكون أول علامة على وجود مشكلة، لذلك يجب التعامل معها بجدية.
أولًا: الملاحظة والفحص السريري
الخطوة الأولى لتشخيص أورام الغدة هي الفحص السريري:
-
فحص الرقبة باليد للبحث عن أي تورم أو كتلة.
-
تحديد ما إذا كانت الكتلة صلبة أو لينة، متحركة أم ثابتة.
-
تقييم حجم الغدة بشكل عام.
-
ملاحظة أي تضخم في الغدد الليمفاوية القريبة، خاصة تحت الفك أو أعلى الترقوة.
تساعد هذه الخطوة في تحديد ما إذا كان الورم يحتاج لتقييم عاجل أو يمكن مراجعته لاحقًا.
ثانيًا: تحليل الوظائف الهرمونية
بعد الفحص السريري، يُطلب عادة تحليل وظائف الغدة الدرقية:
-
TSH (هرمون محفز الغدة الدرقية)
-
T3 و T4 الحر
-
أحيانًا فحص الأجسام المضادة إذا كان هناك اشتباه في أمراض المناعة الذاتية.
تحديد وظيفة الغدة يساعد في التفرقة بين أورام الغدة النشطة (تفرز هرمونات بشكل زائد) والغير نشطة، وهو مهم لتخطيط العلاج.
ثالثًا: الأشعة التشخيصية
1) الموجات فوق الصوتية (Ultrasound)
-
تعتبر الأداة الأولى والأكثر دقة لتقييم العقد الدرقية.
-
تحدد حجم العقدة، طبيعتها (صلبة، كيسية، أو مختلطة)، وعددها.
-
تساعد أيضًا في تحديد التغيرات في الغدد الليمفاوية المجاورة.
2) التصوير بالرنين المغناطيسي أو الأشعة المقطعية (MRI / CT)
-
يُستخدم عند الحاجة لتقييم امتداد الورم، خاصة إذا كان كبيرًا أو يضغط على القصبة الهوائية أو الأعضاء المجاورة.
-
يعطي صورة ثلاثية الأبعاد للعقدة والعلاقات التشريحية حولها.
3) المسح النووي (Scintigraphy)
-
يُستخدم لتحديد نشاط العقدة:
-
العقدة الساخنة (Hyperfunctioning) غالبًا حميدة.
-
العقدة الباردة (Hypofunctioning) تحتاج لتقييم أكبر، لأنها قد تكون خبيثة.
-
رابعًا: أخذ عينة من الورم (Biopsy)
1) الخزعة بالإبرة الدقيقة (FNA – Fine Needle Aspiration)
-
أكثر طرق التشخيص دقة وشيوعًا.
-
يتم إدخال إبرة رفيعة جدًا داخل العقدة تحت توجيه الموجات فوق الصوتية لأخذ خلايا.
-
تُرسل العينة للمختبر لتحديد طبيعتها: حميدة أم خبيثة.
2) الخزعة بالإبرة الكبيرة (Core Biopsy)
-
تُستخدم في بعض الحالات إذا كانت الخزعة الدقيقة غير حاسمة.
-
تعطي عينة أكبر لتقييم البنية النسيجية للورم.
خامسًا: التحاليل الجزيئية والوراثية
في السنوات الأخيرة، ظهرت اختبارات جزيئية لتحديد الطابع الجيني للعقدة، تساعد في:
-
التفرقة بين الأورام الحميدة والخبيثة.
-
توقع سرعة نمو الورم.
-
تحديد أفضل نوع علاج، خاصة إذا كان الورم سرطانيًا.
سادسًا: المؤشرات التحذيرية التي تستدعي تقييمًا عاجلًا
-
تضخم سريع في الغدة خلال أسابيع قليلة.
-
وجود عقدة صلبة غير مؤلمة.
-
بحة أو تغير في الصوت.
-
صعوبة في البلع أو التنفس.
-
تضخم العقد الليمفاوية في الرقبة.
سابعًا: التصنيف النهائي بعد التشخيص
بعد جميع الفحوصات، يُصنف الورم إلى:
-
أورام حميدة
-
غالبًا عقد درقية بسيطة، لا تتطلب جراحة إلا إذا كانت كبيرة وتسبب ضغطًا.
-
تُتابع بموجات صوتية دورية.
-
-
أورام خبيثة (سرطانية)
-
تختلف في نوعها: سرطان حليمي، ورم غدي، أو نوع نادر مثل سرطان خلايا “ميدولاري”.
-
تحتاج لتدخل جراحي وربما علاج إشعاعي أو دوائي لاحقًا.
-
ثامنًا: المتابعة بعد التشخيص
-
فحوصات دورية كل 6–12 شهرًا للمراقبة.
-
إعادة تحاليل هرمونية بعد أي تدخل علاجي.
-
متابعة صور الأشعة أو الموجات فوق الصوتية لتقييم حجم العقدة أو الورم.
تشخيص أورام الغدة الدرقية يعتمد على سلسلة خطوات دقيقة تبدأ بالفحص السريري، مرورًا بالتحاليل الهرمونية، الأشعة التشخيصية، وأخذ العينات بالفحص المجهري. الفحص المبكر يزيد فرص الشفاء ويقلل من مضاعفات السرطان المحتملة.
التفرقة بين الأورام الحميدة والخبيثة أساسية لتحديد العلاج الأنسب، سواء كان متابعة فقط، تدخل بالأشعة التداخلية، أو جراحة، مع متابعة هرمونية لاحقة لضمان وظائف الغدة الطبيعية.
هل ورم الغدة الدرقية سرطان؟
أورام الغدة الدرقية يمكن أن تكون حميدة أو خبيثة (سرطانية)، وهذا هو السؤال الأساسي الذي يقلق كثير من المرضى عند اكتشاف أي عقدة في الرقبة. الحقيقة أن أغلب أورام الغدة الدرقية حميدة، ولكن نسبة صغيرة يمكن أن تكون سرطانية، ولذلك التشخيص المبكر أمر بالغ الأهمية.
الغدة الدرقية تتحكم في عمليات الأيض في الجسم، وهي تقع في مقدمة الرقبة، وتتميز بتنوع خلاياها. هذا التنوع يجعل هناك عدة أنواع من الأورام الدرقية، بعضها حميد وبعضها خبيث.
أولًا: أنواع أورام الغدة الدرقية
-
الأورام الحميدة
-
العقدة الدرقيّة البسيطة: أكثر أنواع الأورام شيوعًا، عادةً لا تسبب أي أعراض.
-
العقدة الكيسية: تحتوي على سائل، وغالبًا حميدة.
-
هذه الأورام غالبًا لا تتطلب جراحة إلا إذا كانت كبيرة أو تسبب ضغطًا على الرقبة أو صعوبة في البلع.
-
-
الأورام الخبيثة (سرطانات الغدة الدرقية)
وهي تمثل أقلية، لكنها تتطلب تقييمًا دقيقًا وعلاجًا محددًا. وتشمل:-
السرطان الحليمي (Papillary Thyroid Carcinoma): أكثر أنواع السرطان الدرقية شيوعًا، ينمو ببطء ويصيب عادةً الأشخاص تحت سن الأربعين. فرص الشفاء منه عالية مع العلاج المبكر.
-
السرطان الغدي (Follicular Thyroid Carcinoma): أكثر شيوعًا في كبار السن، يمكن أن ينتشر إلى الرئة أو العظام.
-
السرطان الجريبي (Medullary Thyroid Carcinoma): مرتبط أحيانًا بأمراض وراثية ويحتاج متابعة دقيقة.
-
السرطان اللادرقي أو المتمايز قليلًا (Anaplastic Thyroid Carcinoma): نادر جدًا ولكنه شديد العدوانية، وغالبًا يحدث لدى كبار السن.
-
ثانيًا: العلامات التي قد تشير إلى ورم خبيث
ليس كل ورم أو عقدة تعني سرطان، لكن بعض العلامات تستدعي القلق:
-
نمو سريع للورم خلال أسابيع قليلة.
-
الصلابة عند لمس العقدة.
-
ارتباط الورم بالأنسجة المحيطة، أي أنه لا يتحرك بسهولة عند البلع.
-
بحة الصوت أو تغيره نتيجة ضغط الورم على الأعصاب.
-
تورم العقد الليمفاوية في الرقبة.
-
أعراض عامة مثل فقدان الوزن أو التعب غير المبرر إذا كان الورم ينتج هرمونات بشكل غير طبيعي.
ثالثًا: عوامل الخطر للإصابة بالسرطان الدرقّي
-
العمر: كبار السن معرضون أكثر للأنواع الخبيثة العدوانية.
-
التعرض للإشعاع: خصوصًا في الطفولة.
-
تاريخ عائلي: وجود أفراد مصابين بسرطان الغدة الدرقية أو أمراض وراثية مثل MEN2 يزيد الخطر.
-
النوع: النساء أكثر عرضة لتضخم الغدة، لكن الرجال الذين يصابون بعقدة لديهم احتمال أعلى لأن تكون خبيثة.
رابعًا: كيف يتم تأكيد التشخيص؟
-
تحليل الدم
-
لمعرفة وظيفة الغدة (T3 وT4 وTSH).
-
أحيانًا تحليل الأجسام المضادة للأمراض المناعية.
-
-
الموجات فوق الصوتية
-
تحدد حجم الورم، نوعه (صلب، كيسي، مختلط)، وعدد العقد.
-
تساعد في اختيار العقدة الأنسب لأخذ عينة.
-
-
أخذ عينة بالإبرة الدقيقة (FNA)
-
الطريقة الذهبية لتحديد ما إذا كان الورم خبيثًا أو حميدًا.
-
يتم توجيه الإبرة باستخدام الموجات فوق الصوتية للحصول على خلايا كافية للفحص المجهري.
-
-
اختبارات جزيئية
-
لتحديد الطابع الوراثي للخلايا وتوقع سلوك الورم، خصوصًا في الحالات المشكوك فيها.
-
خامسًا: معدل انتشار الأورام السرطانية
-
حوالي 85–90٪ من العقد الدرقية تكون حميدة.
-
حوالي 10–15٪ فقط تكون سرطانية.
-
غالبية الأورام السرطانية تكون من النوع الحليمي أو الغدي، والذي يمتاز ببطء نموه وسهولة علاجه.
سادسًا: العلاج
-
الأورام الحميدة: غالبًا متابعة دورية، وأحيانًا تدخل بالأشعة التداخلية إذا كانت كبيرة أو تسبب ضغط.
-
الأورام الخبيثة: غالبًا جراحة لاستئصال الجزء المصاب أو الغدة بالكامل، أحيانًا مع علاج إشعاعي أو دوائي لاحق.
-
متابعة هرمونية ضرورية لضمان عدم عودة الورم.
سابعًا: التوقعات والبقاء على قيد الحياة
-
سرطان الغدة الدرقية المتمايز (الحليمي والغدي) له نسبة شفاء عالية جدًا إذا تم اكتشافه مبكرًا.
-
السرطانات العدوانية أو النادرة تحتاج متابعة دقيقة وعلاجًا شاملاً، لكنها أقل شيوعًا.
ليس كل ورم في الغدة الدرقية يعني سرطانًا. الغالبية حميدة، لكن يجب عدم تجاهل أي عقدة، خاصة إذا ظهرت بسرعة أو كانت صلبة أو مصحوبة بأعراض ضغط. التشخيص المبكر عن طريق التحاليل، الموجات فوق الصوتية، والخزعة الدقيقة يزيد فرص الشفاء الكامل ويقلل المضاعفات.
التفريق بين الأورام الحميدة والخبيثة هو أساس اختيار العلاج، سواء كان متابعة بسيطة، تدخل بالأشعة التداخلية، أو جراحة، مع متابعة هرمونية مستمرة للحفاظ على وظائف الغدة.
هل تضخم الغدة الدرقية خطير؟
تضخم الغدة الدرقية، أو ما يُعرف طبيًا بالـ Goiter، هو حالة شائعة جدًا، خصوصًا لدى النساء وكبار السن. يثير اكتشاف أي انتفاخ في الرقبة القلق، لكن الخطورة تعتمد على عدة عوامل: سبب التضخم، حجمه، تأثيره على وظائف الغدة، واحتمالية وجود أورام سرطانية.
الغدة الدرقية تتحكم في العديد من وظائف الجسم، بما في ذلك الأيض، ضربات القلب، درجة الحرارة، والمزاج. لذلك أي خلل فيها يحتاج تقييمًا دقيقًا.
أولًا: أنواع تضخم الغدة الدرقية
-
تضخم منتشر (Diffuse Goiter)
-
يظهر كزيادة في حجم الغدة كلها دون عقد محددة.
-
غالبًا سببه نقص اليود أو أمراض مناعية مثل هاشيموتو أو مرض جريفز.
-
عادة لا يكون خطيرًا، لكنه يحتاج متابعة دورية.
-
-
تضخم عقدي (Nodular Goiter)
-
وجود عقدة واحدة أو متعددة داخل الغدة.
-
معظم العقد حميدة، لكن بعضها قد يكون سرطانيًا بنسبة 10–15%.
-
العقد الكبيرة يمكن أن تسبب ضغطًا على الرقبة أو صعوبة البلع.
-
-
تضخم مرتبط بالسرطان
-
نادر، لكنه الأخطر.
-
غالبًا يظهر بسرعة أو يكون صلبًا وثابتًا في مكانه.
-
قد يكون مصحوبًا بتورم العقد الليمفاوية القريبة.
-
ثانيًا: المضاعفات المحتملة لتضخم الغدة
1) صعوبة البلع والتنفس
-
تضخم كبير قد يضغط على المريء أو القصبة الهوائية.
-
يؤدي إلى:
-
صعوبة البلع (خصوصًا الأطعمة الصلبة).
-
شعور بالاختناق أثناء النوم أو الاستلقاء.
-
ضيق تنفس مزمن أو عرضي، يحتاج تقييم طبي عاجل.
-
2) تأثير على الصوت
-
الضغط على العصب الحائر أو الأعصاب الصوتية يمكن أن يؤدي إلى:
-
بحة في الصوت.
-
ضعف التحكم بالصوت عند الكلام أو الغناء.
-
تغير في نبرة الصوت بشكل تدريجي.
-
3) مشاكل هرمونية
-
التضخم قد يصاحبه:
-
فرط نشاط الغدة الدرقية: زيادة التمثيل الغذائي، فقدان الوزن، تسارع ضربات القلب.
-
قصور الغدة الدرقية: خمول، زيادة الوزن، إرهاق مستمر، برودة في الأطراف.
-
-
كلا الحالتين يحتاج علاجًا دوائيًا أو تدخلًا طبيًا.
4) المضاعفات النفسية والاجتماعية
-
الشكل الظاهر للرقبة قد يسبب قلقًا نفسيًا أو خجلًا اجتماعيًا.
-
الخمول أو فرط النشاط يؤثران على المزاج والتركيز.
5) خطر السرطان
-
كما ذكرنا، بعض العقد قد تكون سرطانية، ونسبة الخطر حوالي 10–15٪.
-
التشخيص المبكر ضروري لتجنب الانتشار أو التدخل الجراحي الكبير لاحقًا.
ثالثًا: عوامل تجعل التضخم أكثر خطورة
-
الحجم الكبير أو التضخم السريع: يزيد احتمالية ضغطه على الرقبة.
-
وجود عقد صلبة أو ثابتة: مؤشر محتمل للورم السرطاني.
-
التاريخ العائلي: وجود أفراد مصابين بسرطان الغدة يزيد الخطر.
-
التعرض للإشعاع سابقًا: خصوصًا في مرحلة الطفولة.
-
الأعراض المصاحبة: مثل بحة الصوت، صعوبة البلع، أو تضخم الغدد الليمفاوية.
رابعًا: التشخيص والتقييم
لتحديد مدى خطورة التضخم، يقوم الطبيب بما يلي:
-
الفحص السريري للرقبة:
-
تحديد حجم الغدة، طبيعة العقدة، تحركها عند البلع.
-
تقييم وجود تورم في الغدد الليمفاوية.
-
-
تحاليل الدم:
-
قياس TSH, T3, T4 لمعرفة وظيفة الغدة.
-
أحيانًا تحليل الأجسام المضادة للكشف عن أمراض المناعة الذاتية.
-
-
الموجات فوق الصوتية (Ultrasound):
-
لتحديد حجم الغدة وطبيعة العقد.
-
تمييز العقد الصلبة عن الكيسية، وتحديد عددها.
-
-
الخزعة بالإبرة الدقيقة (FNA):
-
تؤخذ من العقدة المشبوهة لتحديد ما إذا كانت حميدة أم خبيثة.
-
-
التصوير بالرنين المغناطيسي أو الأشعة المقطعية:
-
عند الحاجة لتقييم امتداد التضخم والضغط على الهياكل المحيطة.
-
خامسًا: العلاج
يعتمد العلاج على السبب والحجم والخطر:
-
المتابعة الدورية:
-
للتضخم البسيط دون أعراض.
-
فحص بالموجات فوق الصوتية وتحاليل الدم كل 6–12 شهرًا.
-
-
العلاج الدوائي:
-
للقصور أو فرط النشاط المصاحب للتضخم.
-
أحيانًا يوصف اليود المشع لتصغير حجم الغدة في حالات محددة.
-
-
التدخل الجراحي أو الأشعة التداخلية:
-
عند وجود ضغط على الرقبة أو المريء.
-
عند وجود ورم مشبوه أو خبيث.
-
هل يمكن الشفاء من نشاط الغدة الدرقية؟
نشاط الغدة الدرقية، أو فرط نشاط الغدة الدرقية (Hyperthyroidism)، هو حالة يفرز فيها الجسم هرمونات الغدة بشكل زائد، مما يؤدي إلى تسارع العمليات الحيوية في الجسم. السؤال الأكثر شيوعًا لدى المرضى هو: هل يمكن الشفاء؟ الإجابة تعتمد على سبب النشاط، مدة الإصابة، ونوع العلاج المستخدم.
الحقيقة المطمئنة أن معظم الحالات يمكن السيطرة عليها تمامًا، وبعضها يمكن الشفاء منه، خاصة إذا تم التشخيص المبكر والعلاج المناسب.
أولًا: أسباب نشاط الغدة الدرقية
-
مرض جريفز (Graves’ Disease)
-
مرض مناعي ذاتي، يجعل الجسم ينتج أجسامًا مضادة تحفز الغدة لإفراز المزيد من الهرمونات.
-
غالبًا يظهر مع جحوظ العينين وزيادة التعرق وفقدان الوزن.
-
يمكن الشفاء منه جزئيًا أو السيطرة عليه بالعلاج الدوائي أو اليود المشع.
-
-
العقد الساخنة (Toxic Nodular Goiter)
-
عقدة واحدة أو أكثر في الغدة تنتج هرمونات بشكل زائد.
-
غالبًا تحدث عند كبار السن.
-
السيطرة ممكنة بالعلاج الدوائي أو التدخل بالأشعة التداخلية أو الجراحة.
-
-
التهاب الغدة الدرقية (Thyroiditis)
-
التهاب مؤقت يجعل الغدة تُفرز هرمونات بشكل زائد.
-
غالبًا يكون مؤقتًا ويختفي خلال أسابيع أو أشهر مع العلاج المناسب.
-
-
زيادة اليود في الجسم
-
بعض الأدوية أو المكملات تحتوي على يود زائد يمكن أن يحفز الغدة.
-
التوقف عن السبب عادة يوقف النشاط الزائد.
-
ثانيًا: الأعراض التي تتأثر بالعلاج
إذا تُرك النشاط دون علاج، يمكن أن يؤدي إلى مضاعفات خطيرة مثل:
-
زيادة ضربات القلب والخفقان
-
فقدان الوزن غير المبرر
-
العصبية واضطراب النوم
-
هشاشة العظام
-
مشاكل الحمل لدى النساء
لذلك السيطرة المبكرة تعني منع هذه المضاعفات تمامًا.
ثالثًا: طرق علاج نشاط الغدة الدرقية
1) الأدوية المثبطة للغدة الدرقية
-
الميثيمازول (Methimazole) و البروبيل ثيوراسيل (PTU) هي الأدوية الأكثر استخدامًا.
-
تعمل على تقليل إنتاج هرمونات الغدة.
-
غالبًا تحتاج متابعة دورية بالتحاليل لضبط الجرعة.
-
في بعض الحالات يمكن الشفاء التام بعد 12–18 شهرًا من العلاج المنتظم، خصوصًا في مرض جريفز الخفيف أو المعتدل.
2) اليود المشع
-
يُستخدم لتدمير جزء من الغدة وتقليل نشاطها.
-
فعّال جدًا، خصوصًا عند العقد الساخنة أو مرض جريفز المقاوم للأدوية.
-
غالبًا يحتاج المريض بعده هرمونات بديلة للحفاظ على توازن الجسم.
3) الجراحة
-
استئصال جزء أو كل الغدة الدرقية يكون ضروريًا في بعض الحالات:
-
عقد كبيرة تسبب ضغط على الرقبة.
-
ورم مشتبه فيه.
-
فشل العلاج الدوائي أو اليود المشع.
-
-
بعد الجراحة، يحتاج المريض عادة أدوية تعويضية للغدة.
رابعًا: متابعة العلاج والشفاء
-
بعد السيطرة على النشاط، يجب متابعة التحاليل الدورية لضمان توازن TSH وT4.
-
السيطرة تعني توقف الأعراض (خفقان، فقدان وزن، توتر) واستعادة النشاط الطبيعي للجسم.
-
بعض المرضى قد يحتاجون علاج مدى الحياة إذا تم إزالة الغدة بالكامل أو تلف جزء كبير منها.
خامسًا: عوامل تساعد على الشفاء
-
التشخيص المبكر
-
كلما اكتشف المرض مبكرًا، زادت فرصة السيطرة أو الشفاء التام.
-
-
الالتزام بالأدوية
-
ضبط الجرعة والمتابعة الدورية ضروري لمنع الانتكاس.
-
-
تجنب المثيرات
-
تقليل التوتر النفسي.
-
مراقبة اليود في الطعام والمكملات.
-
-
الاستشارة الدورية مع أخصائي الغدد
-
لضبط العلاج حسب التحاليل والتغيرات الهرمونية.
-
سادسًا: التوقعات طويلة المدى
-
أغلب المرضى يتحسنون بشكل كامل مع العلاج المناسب.
-
في مرض جريفز، حوالي 30–50٪ من المرضى قد يتحسنون دون علاج دائم بعد فترة من السيطرة.
-
السيطرة المبكرة تمنع المضاعفات القلبية والعظمية.
ما المقصود بالأشعة التداخلية؟
الأشعة التداخلية هي تخصص طبي دقيق يعتمد على استخدام تقنيات التصوير مثل الموجات فوق الصوتية لتوجيه أدوات دقيقة داخل الجسم دون الحاجة إلى جراحة مفتوحة. في حالة تضخم الغدة الدرقية، يتم استخدام تقنيات مثل:
-
التردد الحراري (Radiofrequency Ablation – RFA)
-
الكي بالموجات الدقيقة
-
الحقن بالكحول (في بعض الحالات المحددة)
أكثر تقنية مستخدمة حاليًا هي التردد الحراري.
كيف يتم العلاج بالتردد الحراري؟
يتم الإجراء تحت تأثير مخدر موضعي فقط، دون تخدير كلي.
يقوم الطبيب بإدخال إبرة دقيقة جدًا داخل العقدة الدرقية تحت توجيه الموجات فوق الصوتية، ثم يتم تمرير موجات حرارية مركزة تؤدي إلى تدمير الخلايا المتضخمة. هذه الخلايا بعد ذلك تنكمش تدريجيًا، ويقل حجم العقدة خلال أسابيع إلى عدة أشهر.
مدة الإجراء غالبًا تتراوح بين 20 إلى 40 دقيقة، ويستطيع المريض مغادرة المستشفى في نفس اليوم.
لمن يُناسب هذا العلاج؟
الأشعة التداخلية مناسبة في الحالات التالية:
-
العقد الدرقية الحميدة المؤكدة بالخزعة.
-
العقد التي تسبب صعوبة في البلع أو التنفس.
-
التضخم الذي يؤثر على شكل الرقبة.
-
المرضى الذين يرفضون الجراحة.
-
المرضى غير المناسبين للتخدير الكلي.
أما في حالات السرطان المؤكد، فقد يكون الخيار الجراحي هو الأفضل.
مميزات الأشعة التداخلية
-
لا يوجد جرح جراحي واضح.
-
لا حاجة لتخدير كلي.
-
فترة تعافي قصيرة جدًا.
-
الحفاظ على الجزء السليم من الغدة.
-
تقليل احتمالية إصابة العصب المغذي للأحبال الصوتية.
-
تقليل خطر حدوث انخفاض دائم في مستوى الكالسيوم.
نسبة النجاح
تشير الدراسات إلى أن حجم العقدة قد يقل بنسبة 50–80% خلال الأشهر الأولى بعد الإجراء. ويشعر المريض بتحسن ملحوظ في الأعراض الشكلية والضغطية.
هل توجد مضاعفات؟
المضاعفات نادرة جدًا، وقد تشمل:
-
ألم بسيط أو تورم مؤقت.
-
بحة خفيفة في الصوت غالبًا مؤقتة.
-
كدمة موضعية بسيطة.
المتابعة بعد الإجراء
يتم عمل موجات فوق صوتية بعد شهر، ثم 3 أشهر، ثم 6 أشهر لمتابعة تقلص حجم العقدة. في بعض الحالات الكبيرة قد يحتاج المريض جلسة إضافية.
هل تغني الأشعة التداخلية عن الجراحة؟
في كثير من الحالات الحميدة، نعم. فهي تُعتبر خيارًا آمنًا وفعالًا يغني عن استئصال الغدة بالكامل أو جزئيًا، مما يحافظ على وظيفة الغدة ويقلل الحاجة للعلاج التعويضي مدى الحياة.
يُعد علاج تضخم الغدة الدرقية بالأشعة التداخلية طفرة حقيقية في الطب الحديث، حيث يجمع بين الدقة، الأمان، والنتائج الفعالة دون الدخول في مضاعفات الجراحة التقليدية.
العلاج الحديث يوفر خيارات متنوعة وفعالة، مثل الأدوية المثبطة للغدة الدرقية للسيطرة على فرط النشاط، اليود المشع لتقليص حجم الغدة، العلاج الجراحي في الحالات الضرورية، أو استخدام الأشعة التداخلية في بعض التضخمات. كل هذه الوسائل تضمن للمريض السيطرة على الأعراض، والشفاء التام في كثير من الحالات، أو على الأقل الحفاظ على توازن هرموني مستمر يحمي الجسم من المضاعفات الخطيرة.
كما أن متابعة الوظائف الهرمونية والغدة الدرقية بشكل دوري تعتبر أمرًا أساسيًا، لأن التقلبات الصغيرة في النشاط الهرموني يمكن أن تؤدي إلى مضاعفات على المدى الطويل، مثل مشاكل القلب، هشاشة العظام، اضطرابات المزاج، أو صعوبات في الحمل. كذلك، الوعي بالأعراض المبكرة لكل حالة، سواء فرط نشاط أو خمول أو تضخم، يساهم في اكتشاف المرض في وقت مناسب قبل تفاقم المشكلة.
المعرفة الدقيقة بالغدة الدرقية، أسباب اضطراباتها، وأعراضها، تجعل المريض شريكًا فعالًا في إدارة صحته، ويزيد من فرص الشفاء أو السيطرة على المرض بشكل كامل. فالغدة الدرقية ليست مجرد غدة صغيرة في الرقبة، بل هي مركز حيوي لتوازن الجسم وصحته العامة، وأي اهتمام بها اليوم يعني حياة أكثر صحة ونشاطًا غدًا.
أقرا ايضا
أخذ العينات وبزل التجمعات | أفضل دكتور أشعة تداخلية | الأشعة التداخلية | مركز الأشعة التداخلية