دار الاشعة التداخلية مركز الدكتور احمد سعفان
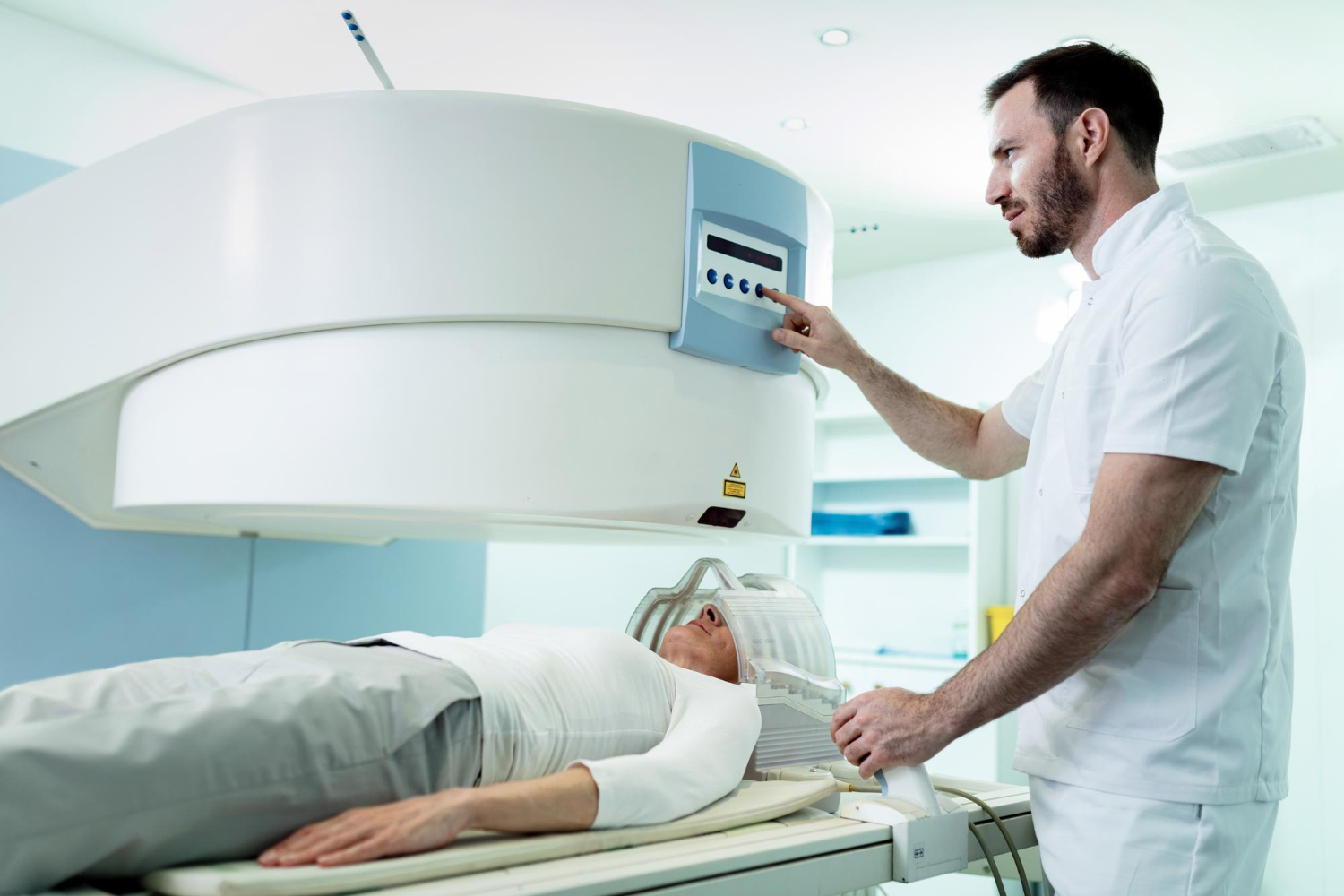
علاج الجهاز البولي بالأشعة التداخلية يعتبر الجهاز البولي من الأجهزة الحيوية في الجسم، إذ يشمل الكليتين، الحالبين، المثانة، والإحليل، ويقوم بدور أساسي في التخلص من الفضلات والسوائل الزائدة وتنظيم توازن المعادن والضغط الدموي. مع التقدم الطبي الحديث، ظهرت تقنيات الأشعة التداخلية كوسيلة دقيقة وفعّالة لعلاج العديد من مشاكل الجهاز البولي بدون الحاجة للجراحة التقليدية، ما يقلل المضاعفات ويسرع التعافي.
الأشعة التداخلية تعتمد على استخدام الأشعة المقطعية أو الموجات فوق الصوتية أو الأشعة السينية لتوجيه أدوات دقيقة مثل القسطرة، الدعائم، أو الإبر، للوصول إلى مكان المشكلة داخل الجهاز البولي، وتنفيذ العلاج مباشرة على الهدف المطلوب. هذا النهج يسمح بتقليل التدخل الجراحي الكبير، ويقلل الألم والنزيف وفترة الإقامة بالمستشفى، ويعد خيارًا مثاليًا للكثير من الحالات الحرجة والمزمنة.
علاج الجهاز البولي بالأشعة التداخلية
أهم استخدامات الأشعة التداخلية في الجهاز البولي
-
علاج انسداد الحالب أو الكلية: يمكن للأشعة التداخلية تركيب دعامة الحالب لتصريف البول ومنع انسداده.
-
علاج أورام الكلى الحميدة والخبيثة: عن طريق توجيه أدوات دقيقة لتدمير الورم أو تقليصه بدون إزالة الكلية.
-
أخذ عينات من نسيج الكلى: لتشخيص الحالات المرضية دون اللجوء لجراحة كبيرة.
-
علاج النزيف الكلوي: بإغلاق الأوعية الدموية المصابة باستخدام تقنيات التداخل الوعائي.
مميزات العلاج بالأشعة التداخلية
-
دقة عالية بفضل التوجيه المباشر بالأشعة.
-
تقليل الحاجة للتخدير العام في كثير من الحالات.
-
تقليل فترة النقاهة والإقامة بالمستشفى.
-
تقليل المضاعفات مقارنة بالجراحة التقليدية.
-
إمكانية العلاج لمرضى كبار السن أو ذوي الحالات الصحية المعقدة.
تظهر الأشعة التداخلية كخيار مبتكر وفعال لعلاج أمراض الجهاز البولي، حيث تجمع بين الدقة والسلامة وتقليل المضاعفات. ومع التطور المستمر في تقنيات التصوير والأدوات الطبية، أصبح بالإمكان علاج مشاكل معقدة في الكلى والحالب والمثانة بطريقة أقل إيلامًا وأكثر كفاءة، مما يحسن جودة الحياة للمرضى ويقلل من الضغط على النظام الصحي.
مرض تكيس الكلى: ما هي أعراض تكيس الكلى؟
تكيس الكلى هو حالة طبية شائعة تتميز بتكوّن أكياس مملوءة بالسوائل داخل الكليتين. هذه الأكياس قد تكون صغيرة جدًا في البداية ولا تسبب أي أعراض، لكنها مع مرور الوقت قد تكبر وتؤثر على وظيفة الكلية، وتؤدي لمضاعفات صحية إذا لم يتم متابعتها وعلاجها. يُعد تكيس الكلى من الحالات الوراثية أحيانًا، خصوصًا التكيس الكلوي الوراثي المتعدد، ويمكن أن يكون مرتبطًا بأمراض أخرى مثل ارتفاع ضغط الدم وأمراض الكبد.
رصد الأعراض المبكرة لتكيس الكلى أمر مهم جدًا، لأن التدخل المبكر يساعد في تجنب المضاعفات ويحد من تأثير الأكياس على وظائف الكلى. ومع التقدم في الطب الحديث، أصبح من الممكن استخدام تقنيات الأشعة التداخلية لتشخيص وعلاج بعض المضاعفات الناتجة عن هذه الأكياس بطريقة أقل توغلاً وأكثر أمانًا.
الأعراض المبكرة لتكيس الكلى
-
آلام أسفل الظهر أو الجنبين:
غالبًا ما يكون الألم خفيفًا في البداية، لكنه يزداد تدريجيًا مع نمو الأكياس. الألم قد يكون ثابتًا أو متقطعًا، ويشعر به المريض عادة في جانب واحد أو في كلا الجانبين حسب حجم الأكياس ومكانها. -
زيادة حجم البطن أو الشعور بالانتفاخ:
الأكياس الكبيرة قد تسبب ضغطًا على أعضاء البطن المحيطة، ما يؤدي إلى شعور بالامتلاء أو الثقل في البطن. -
ظهور دم في البول (البيلة الدموية):
يحدث أحيانًا بسبب تمزق الأكياس أو الضغط على الأوعية الدموية المحيطة، وقد يكون الدم ظاهرًا بالعين المجردة أو يظهر فقط عند التحليل المختبري للبول. -
ارتفاع ضغط الدم:
تكيس الكلى قد يؤثر على وظائف الكلى في تنظيم ضغط الدم، وبالتالي قد يكون ارتفاع الضغط من الأعراض المبكرة التي تشير إلى وجود تكيسات كبيرة أو متعددة. -
التهابات المسالك البولية المتكررة:
الأكياس قد تسبب انسداد جزئي لتدفق البول، ما يزيد من فرصة تكون التهابات متكررة في الكلية أو المثانة. -
حصى الكلى:
بعض المرضى المصابين بتكيس الكلى يعانون من تكوّن حصوات، خصوصًا عند وجود أكياس كبيرة تضغط على مجرى البول أو تغير تدفق البول الطبيعي. -
أعراض أخرى أقل شيوعًا:
-
التعب والإرهاق المستمر نتيجة انخفاض وظائف الكلية.
-
الغثيان والقيء في الحالات المتقدمة.
-
تورم في الأطراف بسبب احتباس السوائل.
-
متى يجب مراجعة الطبيب؟
إذا ظهرت أي من هذه الأعراض، خصوصًا ألم شديد في الجنبين أو دم في البول أو ارتفاع مفاجئ في ضغط الدم، يجب مراجعة طبيب مختص بالكلى أو الأشعة التداخلية لتقييم الحالة، وإجراء الفحوصات اللازمة مثل:
-
الأشعة المقطعية أو الرنين المغناطيسي: لتحديد حجم وعدد الأكياس.
-
الموجات فوق الصوتية للكلى: كفحص أولي للكشف عن الأكياس.
أهمية التشخيص المبكر
التشخيص المبكر لتكيس الكلى يسمح بوضع خطة متابعة دقيقة، سواء عن طريق المراقبة الدورية أو التدخل العلاجي بالأشعة التداخلية في حال ظهور مضاعفات، مثل انسداد الحالب أو نزيف الأكياس أو ضغط الأكياس على الأنسجة المحيطة. التدخل المبكر يقلل من خطر تدهور وظائف الكلية ويمنع المضاعفات الخطيرة مثل الفشل الكلوي المزمن.
أعراض تكيس الكلى قد تكون خفية في المراحل المبكرة، لكنها تصبح واضحة مع نمو الأكياس وزيادة تأثيرها على وظائف الكلى. آلام الجنبين، دم في البول، ارتفاع ضغط الدم، والانتفاخ البطني هي من العلامات الأكثر شيوعًا. الفحص الدوري باستخدام الموجات فوق الصوتية أو الأشعة المقطعية يمكن أن يكتشف الأكياس قبل ظهور مضاعفات كبيرة. التدخل المبكر، سواء بالمراقبة أو العلاج بالأشعة التداخلية، يحافظ على وظائف الكلية ويعزز جودة حياة المرضى، مما يجعل الوعي بالأعراض والفحص المبكر أمرًا ضروريًا لكل الأشخاص المعرضين لهذه الحالة.
كيف يتم تشخيص تكيس الكلى؟
تشخيص تكيس الكلى خطوة حاسمة لضمان الكشف المبكر عن الأكياس الكلوية ومتابعتها قبل أن تتسبب بمضاعفات خطيرة. تكيس الكلى، سواء كان وراثيًا أو مكتسبًا، قد يظل بلا أعراض في المراحل المبكرة، لذا يعتمد التشخيص على الفحص السريري والفحوصات التصويرية المعتمدة على الأشعة. مع التطور الطبي، أصبحت تقنيات الأشعة الحديثة، بما فيها الأشعة المقطعية، الرنين المغناطيسي، والأشعة التداخلية، توفر طرقًا دقيقة لتحديد حجم الأكياس، موقعها، وعددها، مما يساعد الأطباء على وضع خطة علاجية مناسبة لكل مريض.
التشخيص المبكر مهم بشكل خاص لتقليل مخاطر المضاعفات مثل ارتفاع ضغط الدم، نزيف الكلى، انسداد الحالب، أو حتى الفشل الكلوي المزمن. ويعد دمج الفحوصات المخبرية مع التصوير الطبي خطوة أساسية لتقييم صحة الكلى ووظائفها.
الفحص السريري والمراجعة الطبية
-
التاريخ الطبي العائلي:
كثير من حالات تكيس الكلى تكون وراثية، لذا يسأل الطبيب عن وجود أقارب مصابين بتكيس الكلى أو أمراض الكلى الأخرى. هذا يساعد على تحديد احتمالية وجود المرض بشكل مبكر. -
الفحص البدني:
-
تقييم ضغط الدم: ارتفاع ضغط الدم قد يكون أحد العلامات المبكرة لتكيس الكلى.
-
فحص البطن: يمكن للطبيب الإحساس بالأكياس الكبيرة في الكليتين عند الفحص المباشر، خصوصًا في المراحل المتقدمة.
-
الفحوصات المخبرية
-
تحليل الدم:
يقيس وظائف الكلى عبر مستويات الكرياتينين واليوريا، ويكشف أي خلل في وظيفة الترشيح الكلوي. -
تحليل البول:
يساعد على اكتشاف وجود دم أو بروتين في البول، وهي مؤشرات على تضرر الكلى أو تمزق الأكياس.
الفحوصات التصويرية
تعد الأشعة هي الأداة الأساسية لتشخيص تكيس الكلى وتحديد خصائص الأكياس:
-
الموجات فوق الصوتية (Ultrasound)
-
الفحص الأولي الأكثر استخدامًا.
-
يكشف الأكياس بدقة معقولة ويحدد حجمها وعددها.
-
غير مؤلم وآمن تمامًا ولا يستخدم إشعاعًا مؤذيًا، مما يجعله مناسبًا للأطفال وكبار السن.
-
-
الأشعة المقطعية (CT Scan)
-
توفر صورة دقيقة جدًا للكلى والأكياس، وتحدد موقعها وعلاقتها بالأوعية الدموية والأنسجة المحيطة.
-
مفيدة لتقييم الأكياس الكبيرة أو المعقدة، وللكشف عن أي أورام محتملة.
-
غالبًا ما يتم حقن صبغة لتوضيح التشريح بشكل أفضل.
-
-
الرنين المغناطيسي (MRI)
-
بديل للأشعة المقطعية عند وجود موانع لاستخدام الصبغة أو الأشعة.
-
يعطي صورة ثلاثية الأبعاد دقيقة للأكياس، ويحدد طبيعتها (سوائل بسيطة أم معقدة).
-
-
الأشعة التداخلية (Interventional Radiology)
-
تستخدم عند الحاجة لتقييم الكيس قبل العلاج، أو لأخذ عينة نسيجية دقيقة (Biopsy) من الكلية لتأكيد التشخيص.
-
توفر أداة دقيقة للتدخل المباشر بدون الحاجة لجراحة كبيرة.
-
التشخيص التفريقي
عند تشخيص تكيس الكلى، يجب التمييز بين الأكياس البسيطة والأكياس المعقدة أو أورام الكلية:
-
الأكياس البسيطة: غالبًا حميدة، صغيرة، وغير مصحوبة بأعراض.
-
الأكياس المعقدة أو متعددة الحواجز: تحتاج متابعة دقيقة، لأنها قد تتحول إلى مشاكل أكبر أو ترتبط بأورام حميدة أو خبيثة.
أهمية التشخيص المبكر والمتابعة الدورية
-
يتيح التدخل الطبي قبل ظهور المضاعفات.
-
يساعد في تخطيط العلاج باستخدام الأشعة التداخلية عند الحاجة، مثل تفريغ الأكياس الكبيرة أو تركيب دعامة للحفاظ على تدفق البول.
-
متابعة وظائف الكلى بانتظام تقلل من احتمالية الفشل الكلوي المستقبلي.
تشخيص تكيس الكلى يعتمد على مزيج من الفحص السريري، التحاليل المخبرية، والفحوصات التصويرية الدقيقة. الموجات فوق الصوتية هي نقطة البداية، بينما الأشعة المقطعية والرنين المغناطيسي توفر تفاصيل دقيقة حول حجم وطبيعة الأكياس. الأشعة التداخلية تلعب دورًا مهمًا ليس فقط في التشخيص، بل أيضًا في التخطيط للعلاج التدخلي عند الحاجة. الفحص المبكر والمتابعة الدورية هما مفتاح الحفاظ على وظائف الكلى وتقليل المضاعفات المستقبلية، مما يجعل وعي المريض بأعراضه وفحوصاته الدورية جزءًا أساسيًا من رعايته الصحية.
المضاعفات الشائعة لتكيس الكلى
-
ارتفاع ضغط الدم (Hypertension)
-
الأكياس الكبيرة قد تضغط على الأوعية الدموية داخل الكلية، مما يؤدي إلى زيادة إفراز هرمونات تتحكم في ضغط الدم، مثل الرينين.
-
ارتفاع الضغط المزمن يزيد من خطر أمراض القلب والسكتة الدماغية إذا لم يتم التحكم فيه بشكل مناسب.
-
-
فشل الكلى المزمن (Chronic Kidney Disease)
-
نمو الأكياس الضخم يمكن أن يؤدي إلى تدمير تدريجي للأنسجة الكلوية، مما يقلل القدرة على تصفية الدم من الفضلات.
-
في الحالات المتقدمة، قد يحتاج المريض إلى غسيل كلى أو زرع كلية.
-
-
نزيف الأكياس (Cyst Rupture / Hemorrhage)
-
تمزق الأكياس قد يؤدي إلى دم في البول أو ألم شديد في الجنبين أو البطن.
-
النزيف يمكن أن يكون بسيطًا أو شديدًا، ويحتاج أحيانًا لتدخل الأشعة التداخلية لإيقاف النزيف دون الحاجة للجراحة التقليدية.
-
-
التهابات المسالك البولية المتكررة (Recurrent UTIs)
-
الأكياس الكبيرة قد تسبب انسدادًا جزئيًا لتدفق البول، مما يزيد من احتمالية التهابات الكلى أو المثانة.
-
التهابات متكررة تؤدي إلى ضعف وظائف الكلى على المدى الطويل إذا لم تُعالج بشكل مناسب.
-
-
حصى الكلى (Kidney Stones)
-
تغيّر تدفق البول نتيجة الأكياس قد يسهل تكون الحصى، مما يزيد من خطر الألم الحاد، انسداد الحالب، والتهابات المسالك البولية.
-
-
ضغط على الأعضاء المجاورة (Compression of Surrounding Organs)
-
الأكياس الكبيرة قد تضغط على المعدة أو الأمعاء أو الكبد، مسببة شعورًا بالامتلاء أو الانتفاخ أو مشاكل هضمية.
-
-
أورام الكلى النادرة
-
في بعض الحالات المعقدة، الأكياس قد تكون مرتبطة بنمو أورام حميدة أو، نادرًا، خبيثة.
-
هذا يستدعي فحصًا دقيقًا بالأشعة المقطعية أو الرنين المغناطيسي، وأحيانًا أخذ عينة نسيجية (Biopsy) باستخدام الأشعة التداخلية.
-
مضاعفات خاصة بالأطفال والبالغين
-
الأطفال المصابون بالتكيس الكلوي الوراثي المتعدد غالبًا ما يكون لديهم ميل لارتفاع ضغط الدم مبكرًا، وتأخر النمو أحيانًا.
-
البالغون أكثر عرضة لفشل الكلى المزمن والنزيف، خصوصًا إذا كانت الأكياس متعددة وكبيرة الحجم.
دور الأشعة التداخلية في التعامل مع المضاعفات
الأشعة التداخلية توفر حلولًا دقيقة لمضاعفات تكيس الكلى بدون الحاجة للجراحة الكبيرة، ومن أبرزها:
-
تفريغ الأكياس الكبيرة لتخفيف الضغط على الكلية أو الأعضاء المجاورة.
-
إيقاف النزيف الداخلي داخل الأكياس باستخدام تقنيات إغلاق الأوعية الدموية.
-
أخذ عينات نسيجية من الكلية أو الأكياس لتحديد طبيعتها بدقة قبل العلاج.
-
تركيب دعامة للحالب أو الشريان الكلوي عند انسداد المسالك أو ضغط الأكياس على الأوعية.
أهمية المتابعة الدورية
-
إجراء فحوصات تصويرية منتظمة لرصد حجم الأكياس وعددها.
-
مراقبة ضغط الدم ووظائف الكلى بانتظام.
-
تدخل الأشعة التداخلية عند ظهور أي مضاعفات قبل تطورها إلى مشاكل صحية خطيرة.
تكيس الكلى قد يبدو بسيطًا في البداية، لكن مضاعفاته قد تكون خطيرة إذا لم يتم اكتشافها مبكرًا ومتابعتها بانتظام. ارتفاع ضغط الدم، فشل الكلى المزمن، النزيف، التهابات المسالك البولية، وحصى الكلى هي أبرز المضاعفات التي قد تواجه المرضى. الأشعة التداخلية تلعب دورًا مهمًا في التعامل مع هذه المضاعفات بطريقة دقيقة وآمنة، ما يقلل الحاجة للجراحة التقليدية ويحافظ على وظائف الكلى لأطول فترة ممكنة. الوعي بهذه المضاعفات والمتابعة الطبية الدورية هما مفتاح الحفاظ على صحة الكلى وجودة حياة المرضى.
علاج تكيس الكلى بالأشعة التداخلية
لقد أصبح علاج تكيس الكلى لا يقتصر على المراقبة الدورية فقط، بل يشمل أيضًا التدخل العلاجي الدقيق باستخدام الأشعة التداخلية. الأشعة التداخلية تعتمد على تقنيات متطورة تسمح للأطباء بالتعامل مع الأكياس الكلوية مباشرة باستخدام أدوات دقيقة تُوجه بواسطة الأشعة المقطعية أو الموجات فوق الصوتية أو الأشعة السينية، بدون الحاجة للجراحة التقليدية المفتوحة.
الهدف من هذا العلاج هو تقليل المضاعفات المرتبطة بتكيس الكلى، مثل الضغط على الأعضاء المجاورة، النزيف، انسداد الحالب، أو الألم المزمن. كما يتيح التدخل التدريجي للأكياس الكبيرة الحفاظ على أكبر قدر ممكن من نسيج الكلية السليم، مما يحسن وظائف الكلية ويقلل من مخاطر الفشل الكلوي في المستقبل.
آلية العلاج بالأشعة التداخلية
-
توجيه دقيق باستخدام الأشعة:
يقوم الطبيب باستخدام الموجات فوق الصوتية أو الأشعة المقطعية لتحديد موقع الأكياس بدقة. هذا التوجيه المباشر يضمن الوصول إلى الكيس المطلوب دون التأثير على باقي الكلية أو الأنسجة المجاورة. -
تفريغ الأكياس الكبيرة:
-
الأكياس الكبيرة التي تسبب ضغطًا على الكلية أو الألم يمكن تفريغها عبر إبرة دقيقة.
-
يتم سحب السائل من الكيس تحت إشراف الأشعة، مما يخفف الضغط ويقلل الألم فورًا.
-
-
حقن محلول لتثبيط نمو الكيس:
-
بعد تفريغ الكيس، قد يُحقن محلول خاص يعمل على منع إعادة امتلاء الكيس بالسوائل.
-
هذا يقلل الحاجة لتكرار الإجراءات ويحافظ على وظائف الكلية.
-
-
إغلاق النزيف أو الأوعية الدموية المصابة:
-
في حال وجود نزيف داخل الكلية نتيجة تمزق أحد الأكياس، يمكن استخدام الأشعة التداخلية لإغلاق الأوعية الدموية المتسربة، دون الحاجة للجراحة.
-
-
أخذ عينات نسيجية عند الحاجة:
-
إذا كان هناك شك في طبيعة الكيس أو احتمال وجود أورام حميدة أو خبيثة، يمكن للأشعة التداخلية توجيه إبرة دقيقة لأخذ عينة نسيجية (Biopsy) لتحليلها مخبريًا.
-
مميزات العلاج بالأشعة التداخلية لتكيس الكلى
-
دقة عالية:
التوجيه المباشر باستخدام الأشعة يضمن التعامل مع الكيس المستهدف فقط دون التأثير على الأنسجة السليمة. -
تقليل التدخل الجراحي:
المرضى لا يحتاجون لشق جراحي كبير، ما يقلل الألم وفترة النقاهة. -
تقليل المضاعفات:
بفضل الدقة، يقل خطر النزيف أو العدوى مقارنة بالجراحة التقليدية. -
سرعة التعافي:
معظم المرضى يمكنهم العودة لأنشطتهم اليومية خلال أيام قليلة بعد الإجراء. -
إمكانية العلاج للمرضى ذوي الحالات الحرجة:
كبار السن أو مرضى القلب أو الذين لديهم مشاكل صحية متعددة يمكنهم الاستفادة من هذا العلاج بأمان.
الحالات المناسبة للعلاج
-
الأكياس الكبيرة المسببة للألم أو الضغط على أعضاء أخرى.
-
الأكياس التي تحتوي على نزيف داخلي.
-
الأكياس المعقدة التي قد تتحول لمضاعفات مستقبلية.
-
الحالات التي تحتاج أخذ عينات نسيجية لتحديد طبيعة الكيس.
متابعة بعد العلاج
-
يتم عمل فحص تصويري بعد الإجراء للتأكد من تفريغ الكيس أو إغلاق النزيف.
-
متابعة ضغط الدم ووظائف الكلى بشكل دوري.
-
أحيانًا يحتاج المريض لجلسات إضافية إذا ظهرت أكياس جديدة أو عاد الكيس نفسه للامتلاء.
علاج تكيس الكلى بالأشعة التداخلية يمثل ثورة في طب الكلى، إذ يجمع بين الدقة والسلامة وتقليل المضاعفات وفترة التعافي القصيرة. هذا العلاج يوفر حلاً فعالًا للأكياس الكبيرة أو المعقدة، مع الحفاظ على أكبر قدر ممكن من نسيج الكلية السليم، ويقلل الحاجة للجراحة التقليدية. كما أن دمج التشخيص الدقيق بالأشعة مع العلاج التدخلي يسمح للأطباء بتقديم رعاية مخصصة لكل مريض، مع تحسين جودة الحياة وتقليل مخاطر المضاعفات المستقبلية.
تركيب دعامة الحالب باستخدام الأشعة التداخلية
الحالب هو القناة التي تنقل البول من الكلية إلى المثانة، وأي انسداد أو ضيق فيه قد يؤدي لمضاعفات خطيرة مثل احتباس البول، الألم الشديد، والتهابات المسالك البولية، وقد يؤثر على وظيفة الكلى. في الماضي، كان علاج انسداد الحالب يعتمد غالبًا على الجراحة التقليدية، لكن مع تطور الطب الحديث، أصبحت الأشعة التداخلية توفر حلولًا دقيقة وغير جراحية لتركيب دعامة الحالب، وهي عملية تساعد على الحفاظ على تدفق البول الطبيعي وتقليل المضاعفات بشكل ملحوظ.
دعامة الحالب عبارة عن أنبوب صغير مرن يوضع داخل الحالب لتخفيف الانسداد، ويتم تركيبها تحت إشراف الأشعة المقطعية أو الأشعة السينية أو الموجات فوق الصوتية، ما يتيح دقة عالية ويقلل من المخاطر المرتبطة بالجراحة التقليدية.
دواعي تركيب دعامة الحالب
-
انسداد الحالب بسبب حصى الكلى:
-
الحصوات الكبيرة أو العالقة في الحالب قد تمنع تصريف البول وتسبب ألمًا حادًا أو تورمًا في الكلية.
-
-
انسداد الحالب الناتج عن أورام:
-
أورام الكلية أو المثانة أو الحوض قد تضغط على الحالب، مما يؤدي لانسداد جزئي أو كامل.
-
-
التهابات المسالك البولية المزمنة:
-
الانسداد يؤدي لتكرار العدوى، وتركيب الدعامة يساعد على تصريف البول ومنع تراكم البكتيريا.
-
-
تضيق الحالب بعد العمليات أو الإصابات:
-
بعض المرضى يعانون من تضيق الحالب بعد جراحة سابقة أو إصابة، والدعامة تساعد على توسيع مجرى البول مؤقتًا أو دائمًا.
-
خطوات تركيب دعامة الحالب بالأشعة التداخلية
-
التقييم المسبق والتصوير:
-
يتم عمل فحوصات تصويرية مثل الموجات فوق الصوتية أو الأشعة المقطعية لتحديد مكان الانسداد وحجم الدعامة المناسبة.
-
تقييم وظائف الكلى للتأكد من قدرة الكلية على التحمل أثناء الإجراء.
-
-
التخدير الموضعي أو العام:
-
غالبًا يستخدم التخدير الموضعي مع مهدئ، لكن في بعض الحالات قد يُستخدم التخدير العام.
-
-
إدخال القسطرة والإبرة التوجيهية:
-
تحت إشراف الأشعة، يتم إدخال إبرة دقيقة للوصول إلى الحالب.
-
بعد التأكد من موقع الانسداد، يتم تمرير سلك مرن عبر الحالب لفتح المسار.
-
-
تركيب الدعامة:
-
يتم تمرير الدعامة المرنة على السلك داخل الحالب ووضعها بحيث تمتد من الكلية إلى المثانة، لتسهيل تصريف البول.
-
يتم التأكد من الوضع الصحيح باستخدام الأشعة المباشرة.
-
-
التأكد من النجاح والمتابعة:
-
بعد التركيب، يتم عمل تصوير بالأشعة للتأكد من أن الدعامة تعمل بشكل صحيح وأن البول يتدفق بدون انسداد.
-
يتم متابعة المريض لفترة قصيرة للتأكد من عدم حدوث مضاعفات مثل النزيف أو العدوى.
-
مميزات تركيب دعامة الحالب بالأشعة التداخلية
-
تقليل التدخل الجراحي:
-
لا حاجة لشق كبير أو عملية مفتوحة، ما يقلل الألم وفترة النقاهة.
-
-
دقة عالية:
-
التوجيه بالأشعة يضمن وضع الدعامة بشكل صحيح دون التأثير على الأنسجة المحيطة.
-
-
سرعة التعافي:
-
غالبية المرضى يمكنهم العودة للمنزل خلال يوم أو يومين بعد الإجراء.
-
-
حل مؤقت أو دائم:
-
الدعامة يمكن أن تكون مؤقتة لتجاوز انسداد مؤقت، أو دائمة في بعض الحالات المزمنة.
-
-
مناسب للمرضى كبار السن أو ذوي الحالات الصحية المعقدة:
-
يقلل خطر المضاعفات المرتبطة بالجراحة والتخدير العام.
-
المتابعة بعد تركيب الدعامة
-
متابعة ضغط البول ووظائف الكلية عبر التحاليل والفحوصات التصويرية.
-
مراجعة الطبيب بشكل دوري للتأكد من أن الدعامة لم تتحرك أو تسد مرة أخرى.
-
في حال حدوث أعراض مثل ألم شديد، دم في البول، أو الحمى، يجب مراجعة الطبيب فورًا.
تركيب دعامة الحالب باستخدام الأشعة التداخلية يمثل تقدمًا طبيًا كبيرًا في علاج انسداد الحالب ومضاعفاته. هذه التقنية توفر حلاً دقيقًا وآمنًا يحافظ على وظيفة الكلى ويقلل الألم وفترة النقاهة مقارنة بالجراحة التقليدية. بفضل الدقة العالية وإمكانية متابعة وضع الدعامة بشكل مستمر، أصبح بإمكان الأطباء التعامل مع حالات انسداد الحالب الناتجة عن الحصوات أو الأورام أو التضيق بعد العمليات بطريقة فعالة وآمنة، مما يحسن جودة حياة المرضى ويحد من المضاعفات المستقبلية.
تركيب دعامة للشريان الكلوي باستخدام الأشعة التداخلية
الشريان الكلوي هو الوعاء الدموي المسؤول عن إيصال الدم إلى الكلية، وأي انسداد أو تضيق فيه قد يؤدي إلى انخفاض تدفق الدم، ارتفاع ضغط الدم، أو حتى تلف الكلية وفشلها على المدى الطويل. مع التطور الطبي، أصبح بالإمكان تركيب دعامة للشريان الكلوي باستخدام الأشعة التداخلية، وهي تقنية دقيقة وغير جراحية تساعد على استعادة تدفق الدم الطبيعي والحفاظ على وظيفة الكلية.
الأشعة التداخلية تعتمد على استخدام الأشعة المقطعية أو الأشعة السينية أو الموجات فوق الصوتية لتوجيه أدوات دقيقة مثل القسطرة والدعامة، بحيث يتم تركيبها داخل الشريان المصاب دون الحاجة للجراحة المفتوحة. هذه الطريقة تقلل المضاعفات، تسرع التعافي، وتتيح التدخل حتى لمرضى كبار السن أو ذوي الحالات الصحية المعقدة.
دواعي تركيب دعامة للشريان الكلوي
-
تضيق الشريان الكلوي (Renal Artery Stenosis):
-
أحد الأسباب الشائعة هو تصلب الشرايين، حيث يؤدي التضيق إلى انخفاض تدفق الدم للكلية وارتفاع ضغط الدم.
-
-
انسداد الشريان بعد الجراحة أو الإصابات:
-
في بعض الحالات، قد يحدث انسداد جزئي أو كامل نتيجة عمليات سابقة أو إصابة مباشرة.
-
-
تمدد الشريان أو الأنيوريسم الكلوي:
-
تمدد الشريان يزيد خطر تمزقه أو النزيف، وتركيب الدعامة يمنع هذه المضاعفات.
-
-
التحضير لجراحة أو إجراءات أخرى:
-
أحيانًا تُستخدم الدعامة لتحسين تدفق الدم قبل عمليات إزالة أورام الكلى أو التدخلات الأخرى.
-
خطوات تركيب الدعامة باستخدام الأشعة التداخلية
-
التقييم المسبق والتصوير:
-
يقوم الطبيب بإجراء فحص بالأشعة المقطعية أو الرنين المغناطيسي لتحديد مكان التضيق أو الانسداد وحجم الدعامة المناسبة.
-
تقييم وظائف الكلية وفحص ضغط الدم لضمان قدرة المريض على تحمل الإجراء.
-
-
التخدير:
-
غالبًا يستخدم التخدير الموضعي مع مهدئ، لكن في بعض الحالات المعقدة قد يُستخدم التخدير العام.
-
-
إدخال القسطرة التوجيهية:
-
يتم إدخال قسطرة دقيقة عبر الشريان الفخذي أو اليدوي، وتوجيهها بدقة باستخدام الأشعة إلى الشريان الكلوي المصاب.
-
-
تركيب الدعامة:
-
تمرر الدعامة المرنة عبر القسطرة داخل الشريان، ويتم توسيع التضيق لاستعادة تدفق الدم الطبيعي.
-
يتم تثبيت الدعامة بحيث تبقى مفتوحة، وتُستخدم الأشعة للتأكد من وضعها الصحيح.
-
-
التأكد من نجاح الإجراء:
-
بعد تركيب الدعامة، يتم تصوير الشريان للتأكد من أن تدفق الدم قد عاد إلى الوضع الطبيعي.
-
متابعة ضغط الدم ووظائف الكلى خلال ساعات أو أيام قليلة بعد الإجراء.
-
مميزات تركيب دعامة للشريان الكلوي بالأشعة التداخلية
-
دقة عالية:
-
التوجيه بالأشعة يضمن وضع الدعامة في الموقع الصحيح دون التأثير على الشرايين المجاورة.
-
-
تقليل التدخل الجراحي:
-
لا حاجة لشق كبير أو جراحة مفتوحة، مما يقلل الألم وفترة النقاهة.
-
-
تحسين وظيفة الكلية سريعًا:
-
إعادة تدفق الدم الطبيعي يساهم في تحسين وظائف الكلية والحد من ارتفاع ضغط الدم المرتبط بتضيق الشريان.
-
-
سلامة المرضى ذوي الحالات المعقدة:
-
كبار السن ومرضى القلب أو أمراض أخرى يمكنهم الاستفادة من الإجراء بأمان.
-
-
إمكانية التدخل الفوري عند المضاعفات:
-
مثل النزيف أو انسداد جزئي، يمكن للأشعة التداخلية توفير حل سريع ودقيق.
-
المتابعة بعد تركيب الدعامة
-
مراقبة ضغط الدم ووظائف الكلى بانتظام.
-
فحص تصويري دوري للتأكد من بقاء الدعامة مفتوحة وعدم انسدادها مرة أخرى.
-
مراجعة الطبيب فورًا في حال ظهور أعراض مثل ألم في الظهر أو البطن، أو تغير لون البول، أو ارتفاع مفاجئ في ضغط الدم.
تركيب دعامة للشريان الكلوي باستخدام الأشعة التداخلية يمثل تقدمًا طبيًا كبيرًا في علاج تضيق أو انسداد الشريان الكلوي. هذه التقنية توفر حلاً دقيقًا وآمنًا لاستعادة تدفق الدم الطبيعي، وتحسين وظائف الكلية، وتقليل المضاعفات المرتبطة بالجراحة التقليدية. بفضل الدقة العالية وإمكانية متابعة وضع الدعامة بشكل مستمر، أصبح بإمكان الأطباء التعامل مع حالات معقدة بسرعة وأمان، مما يحسن جودة حياة المرضى ويحد من تطور الأمراض الكلوية المزمنة.
أخذ العينات وبزل التجمعات | أفضل دكتور أشعة تداخلية | الأشعة التداخلية | مركز الأشعة التداخلية